doi: 10.62486/agmu202498
ORIGINAL
Nursing
role in the care of a patient with threatened abortion in the obstetrics and
gynecology service of a hospital
Rol de enfermería en el
cuidado a paciente con amenaza de aborto del servicio de ginecoobstetricia de
un hospital
Marcela F. Monzón-Murillo1,
Sofía D. Vivanco-Hilario1, Wilter C. Morales-García1  *
*
1Unidad
de Posgrado de Ciencias de la Salud, Universidad Peruana Unión, Escuela de
Posgrado. Lima, Perú.
Citar como:
Monzón-Murillo MF, Vivanco-Hilario SD, Morales-García WC. Nursing
role in the care of a patient with threatened abortion in the obstetrics and
gynecology service of a hospital. Multidisciplinar
(Montevideo). 2024; 2:98. https://doi.org/10.62486/agmu202498
Recibido: 20-12-2023 Revisado:
04-04-2024 Aceptado: 08-08-2024 Publicado:
09-08-2024
Editor: Telmo
Raúl Aveiro-Róbalo 
ABSTRACT
The threat of abortion
is an alert with vaginal bleeding in the first twenty weeks, accompanied by
physical and emotional suffering. The common complication is mild to severe
anemia. There are no preventive measures to avoid it, so prenatal control is
important so that the pregnancy is viable. In order to know the role of nursing
in the care of patients with threatened abortion, a qualitative study was carried
out, with a single clinical case design based on the Nursing Care Process
method, applying as an instrument the evaluation guide of Marjory Gordon to a
22-year-old patient. 10 nursing diagnoses were identified, prioritizing the
diagnosis: (00221) Ineffective maternity process r/c with insufficient prenatal
care and inadequate maternal nutrition m/p inadequate prenatal management,
ineffective management of bothersome symptoms during pregnancy and prenatal
lifestyle inappropriate. The interventions carried out were satisfactory, since
the patient improved the maternity process. Given the problem of hemorrhage
complication, the results are still indefinite due to the few hours of
intervention and evaluation. It is concluded that the role of nursing is essential
in the assessment of pregnant women with threatened abortion; Knowing its
evolution allowed administering care to resolve the process of ineffective
motherhood and prioritizing individualized nursing care in the prevention of
hemorrhage in the first 20 weeks of pregnancy. In addition, in order to improve
the skills of the nursing professional, NANDA I, NOC, NIC, and collaboration
problems were used.
Keywords: Nursing Role; Care; Patient; Threatened Abortion.
RESUMEN
La amenaza
de aborto, es una alerta con sangrado vaginal en las primeras veinte semanas,
acompañada de sufrimiento físico y emocional. La complicación común es la
anemia de leve a severa. No existen medidas preventivas para evitarlo, por lo
que es importante el control prenatal a fin que el embarazo sea viable. Con el
objetivo de conocer el rol de enfermería en la atención de paciente con amenaza
de aborto, se realizó un estudio cualitativo, con diseño de caso clínico único
basado en el método del Proceso de Atención de Enfermería, aplicando como
instrumento la guía de valoración de Marjory Gordon a una paciente de 22 años.
Se identificaron 10 diagnósticos de enfermería, priorizando el diagnóstico:
(00221) Proceso de maternidad ineficaz r/c con cuidados prenatal insuficiente y
nutrición materna inadecuada m/p manejo prenatal inadecuado, manejo ineficaz de
los síntomas molestos durante el embarazo y estilo de vida prenatal inadecuado.
Las intervenciones ejecutadas fueron satisfactorias, pues la paciente mejoró el
proceso de maternidad. Ante el problema de complicación de hemorragia los
resultados aún son indefinidos debido a las pocas horas de intervención y
evaluación. Se concluye que el rol de enfermería es fundamental en la
valoración de la gestante con amenaza de aborto; conocer su evolución permitió
administrar cuidados para resolver el proceso de maternidad ineficaz y
priorizar los cuidados de enfermería individualizado en la prevención de
hemorragia en las primeras 20 semanas de embarazo. Además, a fin de mejorar las
competencias del profesional de enfermería, se hizo uso del NANDA I, NOC, NIC,
y de los problemas de colaboración.
Palabras clave: Rol
de Enfermería; Cuidado; Paciente; Amenaza de Aborto.
INTRODUCCIÓN
La amenaza de aborto, como problema mundial, implica una afección
con una pérdida temprana del embarazo o la posibilidad de un aborto espontáneo
antes de las 20 semanas de gestación, caracterizada por dolor y/o sangrado,
cuello uterino cerrado, evidencia de latido fetal por ecografía y gestación
intrauterina acorde a la edad gestacional (Carvajal-Cabrera & Barriga-
Cosmelli, 2021).
Según la Organización Mundial de la Salud (OMS), entre un 4,7 % y
un 13,2 % de la mortalidad materna anual se atribuye a los abortos peligrosos;
durante los años 2010 a 2014 ocurrieron 39 abortos provocados por cada 1000
mujeres de entre 15 y 49 años de edad (OMS, 2017). Por otro lado, entre los
años 2015 a 2019, en el mundo hubo un promedio anual de 73,3 millones de
abortos provocados en condiciones de seguridad o sin ellas, y en los países en
desarrollo cada año ocurre alrededor de 7 millones de mujeres que son
hospitalizadas por aborto sin condiciones de seguridad. Además, se aproxima que
121 millones de embarazos no planeados ocurrieron cada año entre 2015 y 2019; y
puede atribuirse cada año, entre un 4,7 % y un 13,2 % de la mortalidad materna
por abortos peligrosos (OMS, 2020). De los embarazos no planeados, el 61 %
terminó en aborto, esto se traduce en 73 millones de abortos por año en el
mundo (Frederico et al., 2020).
A nivel de los países de Latinoamérica, solo 1 de cada 4 abortos
fue seguro, si bien la mayoría de ellos se consideraron como “menos seguros”, y
3,7 millones de abortos inducidos ocurren cada año en Latinoamérica y el
Caribe, estiman que el 17 % de muerte materna se debe al aborto inseguro. (OMS,
2017). En Sudamérica, ocurren 10 muertes por aborto inseguro por cada
100 000 nacidos vivos (OMS, 2020). En este sentido, Ramos, (2016)
refiere que es importante difundir y comprender la situación del aborto,
asimismo las causas, consecuencias y dificultades
que las mujeres enfrentan para decidir la cancelación de su
embarazo, así como las actitudes de los diversos actores sociales que están a
favor o en contra de la despenalización del aborto y las acciones respectivas
que se practican en instituciones privados y públicos.
Mientras Ramos y Fernández Vázquez (2020) observan que en la
década de los 90 la mortalidad materna era 100 veces más alta que en los países
desarrollados, ello afectaba principalmente a las mujeres de clase pobre
haciéndolas más vulnerables. Asimismo Huanca- Morales (2020), señala que los
índices de mortalidad materna son muestra de la poca capacidad de negociación y
autodeterminación de las mujeres.
En Perú, la mortalidad materna por aborto inseguro es la cuarta
causa de ello (Rivero Navia & Pintado Abad, 2017). El año 2015 ocurrieron
414 muertes maternas reportadas por la Dirección General de Epidemiología del
Perú, pero no se detalla cuántas de estas han sido causadas por abortos
clandestinos (Abanto-Arana & Anhuamán-Morillo, 2019).
Por su parte, el INEI (2019) reporta las 57,8 muertes ocasionadas
por aborto correspondientes a 578 130 nacidos vivos. En este país, el aborto
terapéutico es legal desde 1924; sin embargo, no se cuenta con cifras exactas,
aunque sí se registra el impacto del aborto inseguro que ocasiona cada año 28 652
hospitalizaciones y 58 muertes. Además, la no despenalización del aborto
pronostica 27 166 hospitalizaciones y 54 muertes al año en el Perú.
Es menester señalar que la amenaza de aborto en las primeras
veinte semanas de gestación, si no es controlada a tiempo, conlleva al riesgo
de la terminación espontánea de la gestación con sangrado proveniente del útero
y sin cambios en el cuello uterino (Dulay, 2020); por ello, la presente
investigación intenta identificar los problemas presentes y/o necesidades de la
paciente a través de una exhaustiva valoración para emitir los diagnósticos de
enfermería, manteniendo interés en el diagnóstico principal, así como la
prevención de los riesgos de
complicación que se podrían generar en la paciente; dado que el
sangrado vaginal que se podría presentar como consecuencia de un aborto activo
no controlado podría generar choque hipovolémico secundario superando pérdidas
de volumen sanguíneo mayores al 40 %.
En este sentido, el profesional de enfermería especialista en
gineco obstetricia debe brindar cuidado humano competente, fomentando la
atención oportuna y prevención de complicaciones mediante técnicas y
procedimientos que eviten eventos que podrían ocasionar muerte materna (Diaz
Rivera, 2017).
Por ello, y a la luz del panorama mencionado, el presente estudio
pretende confirmar el aporte de la enfermería en la identificación oportuna de
los factores de riesgo que causa un aborto, a fin de prevenirlo. Cabe señalar
al aborto como el corte del embarazo antes de las 20 semanas de gestación,
ocasionado por diferentes factores —entre genéticos, patológicos e inducidos—.
En este contexto, los riegos se incrementan en mujeres que tuvieron abortos
involuntarios, exposición a toxinas, problemas de placenta, cuello uterino o
útero, entre otros (Bergallo et al., 2018).
Además, este trabajo consiste en un estudio cualitativo de un caso
elegido para analizar, desde el punto de vista bio-psico-socio-espiritual, la
importancia del abordaje enfermero en pacientes con amenaza de aborto,
considerando que enfermería es el primer contacto que tienen las pacientes
después de recibir el diagnóstico médico, además que comparten situaciones
difíciles y de intimidad con ellas (Martínez-Montaño, 2021).
Objetivos
Objetivo general
Conocer el rol de enfermería en la atención de una paciente con
amenaza de aborto.
Objetivos Específicos
Estudiar la amenaza de aborto, sus factores de riesgo, tratamiento
y complicaciones. Describir la importancia de los cuidados de enfermería en la
prevención de hemorragias.
Redactar los cuidados de enfermería en la atención del proceso de maternidad
eficaz en paciente con amenaza de aborto.
Elaborar un plan de cuidados de enfermería basado en una paciente
con amenaza de aborto utilizando la taxonomía NANDA I, NOC, NIC y el manual de
problemas de colaboración de Linda Juall Carpenito (Johnson et al., 2007;
“NANDA Diagnósticos Enfermeros: Definiciones y Clasificación 2018-2020,” 2019).
Marco teórico
Aborto
Según Bergallo et al. (2018) el aborto comprende la expulsión, por
el útero, del producto de la concepción, ocasionando el término del embarazo de
forma abrupta, en modo natural o voluntaria, antes de las 22 semanas de
gestación, con un feto con peso menor a 500 gramos.
Epidemiología del
aborto
Según León et al. (2016), en el Perú el 52 % de las mujeres
abortan porque “tienen muchos hijos” o “no tenían pareja estable”. El 28 %
revela que lo hizo por causas económicas, el 8 % por miedo a los padres y el 5
% por haber sufrido violación o incesto. Estas razones son similares a las de
otros países de Latinoamérica.
Factores de riesgo
Existe evidencia sobre la alta frecuencia de la incidencia de
aborto en los siguientes casos: cuando la paciente presenta anomalías uterinas
anatómicas; cuando la corrección quirúrgica ha disminuido la incidencia de
pérdidas del primer trimestre, principalmente en el aborto recurrente; con la
presencia de pólipos de más de 2 cm, mayor número y tamaño de miomas uterinos
que dificultan la implantación y el aporte sanguíneo deficiente al feto; cuando
aparecen tumoraciones de rápido crecimiento y degeneración con liberación de
citoquinas; cuando aparece ubicación submucosa u ocupación total del espacio
uterino que dificulta el crecimiento del feto y adherencias uterinas, aunque en
este punto se necesitan más evidencias (Gaspar-Huánuco & Torres-Rojas,
2018).
Tipos de aborto
La OMS (2019) reconoce 4 tipos de aborto según las causas y las
condiciones:
Aborto espontáneo
Consiste en el término del embarazo que no es provocado
intencionadamente, con la muerte no deseada y la expulsión del feto.
Aborto inducido
Cuando se finaliza el embarazo eliminando el feto o embrión antes
que pueda sobrevivir fuera del útero de la madre.
Aborto indirecto
Cuando se provoca la muerte del feto durante una intervención
médica. Esta se realiza en dos circunstancias: cuando se tiene que salvar la
vida de la madre o cuando la viabilidad del feto es nula.
Aborto peligroso
Es el término del embarazo realizada por personas que no tienen la
formación y preparación necesaria y/o se realiza en un entorno que no reúne las
condiciones médicas mínimas.
Medidas preventivas
No existe una terapia efectiva preventiva en el tratamiento de la
amenaza de aborto, pero se puede realizar un seguimiento semanal del embarazo
hasta que se resuelva el sangrado y también prestar atención ante el riesgo de
un parto pre término, oligohidramnios y restricción en el crecimiento
intrauterino (Carbajal-Sánchez & Nery-Segura, 2018).
Amenaza de aborto
Según Vásquez De La Torre (2018), es una situación de peligro con
riesgo de culminar en un aborto antes de las 20 semanas de gestación, se
caracteriza por metrorragia escasa, con o sin dolor en hipogastrio tipo cólico,
cuello uterino cerrado. Generalmente, existe evidencia ecográfica de gestación
intrauterina con desarrollo acorde a la edad gestacional.
Asimismo, se sospecha de una amenaza de aborto cuando aparece
flujo vaginal sanguinolento o una franca hemorragia durante la primera mitad
del embarazo. En esta situación, de un 30 %, aproximadamente la mitad aborta
(Gaspar-Huánuco & Torres-Rojas, 2018).
Finalmente, según Huanca Morales (2020) en el eCIE10ES (2022)
Amenaza de aborto se define como una Hemorragia especificada como consecuencia
de una amenaza de aborto.
Fisiopatología
De acuerdo con Ocón-Cabria (2017) la amenaza de aborto es
precedida por un sangrado durante el primer trimestre del embarazo, con origen
dentro del útero. En su mayoría, el sangrado es ocasionado por la implantación
embrionaria del blastocito en la pared interna del endometrio, iniciándose la
formación de la placenta. En las primeras 20 semanas de gestación pueden
ocurrir alteraciones (anatómica o fisiológicas) o sangrado, en su mayoría a
consecuencia de la formación de hematoma retro corial, que puede evolucionar
favorablemente o culminar en un aborto.
También, estas características se acompañan de dolor tipo cólico
en el bajo vientre, lo que indica el posible caso de un aborto espontáneo,
considerado como muerte embrionaria o fetal no inducida antes de las 20 semanas
de gestación.
Factores de riesgo
Existe evidencia sobre la alta frecuencia de la incidencia de
aborto en los siguientes casos: cuando la paciente presenta anomalías uterinas
anatómicas; cuando la corrección quirúrgica ha disminuido la incidencia de
pérdidas del primer trimestre, principalmente en el aborto recurrente; con la
presencia de pólipos de más de 2 cm, mayor número y tamaño de miomas uterinos
que dificultan la implantación y el aporte sanguíneo deficiente al feto; con la
aparición de tumoraciones de rápido crecimiento y degeneración con liberación
de citoquinas, ubicación submucosa u ocupación total del espacio uterino que
dificulta el crecimiento del feto y adherencias uterinas, aunque en este punto
se necesitan más evidencias. (Carbajal & Segura, 2018).
Etiología
Según Carvajal-Cabrera y Barriga-Cosmelli (2021), la amenaza de
aborto generalmente es provocada por anormalidades cromosómicas (49 % de los
casos) y morfológicas de los gametos, así como anormalidades anatómicas del
aparato genital materno; enfermedades endocrinas como la insuficiencia del
cuerpo lúteo, el hipotiroidismo, el hipertiroidismo y la diabetes mellitus no
controlada; también, por enfermedades e infecciones sistémicas como sífilis,
rubeola y toxoplasmosis; por factores inmunológicos; por incompatibilidad ABO;
por factores tóxicos con el uso de antagonistas del ácido fólico y el
envenenamiento por plomo; y por factores traumáticos.
Clínica: signos y
síntomas
El cuadro clínico se basa en la historia de sangrado transvaginal
durante las primeras 20 semanas de gestación, evidenciando la presencia de un
cérvix cerrado, con o sin contracciones uterinas, amenorrea secundaria, prueba
de embarazo positiva (β-Hcg cuantitativa), actividad vital fetal, dolor
tipo cólico en hipogastrio, volumen uterino acorde con amenorrea, sin dilatación
ni modificaciones cervicales (Ochoa-Marieta et al., 2018).
Los signos y síntomas que se presentan son: sangrado vaginal,
generalmente escaso durante las primeras 20 semanas de la gestación; dolor en
la espalda y en la parte baja del abdomen. En la mayoría de los casos el
sangrado vaginal se detiene solo y el embarazo prosigue su curso; en otros
casos la amenaza progresa hacia un aborto espontáneo (Personal de Mayo Clinic,
2020).
Tratamiento
El tratamiento depende de los resultados de la ecografía: si
demuestra viabilidad ovular, los resultados de β-Hcg cuantitativa están en
rangos normales y no hay sangrado activo, por lo que se debe realizar el
respectivo manejo ambulatorio y control en 72 horas, así también instaurar
reposo absoluto, tratar las causas metabólicas, infecciosas o de otro tipo. Si
hay cierto desprendimiento placentario, o las pruebas de β-Hcg
cuantitativa expresan cierto déficit hormonal, la paciente debe ser
hospitalizada para control y evaluación del embarazo, en reposo absoluto, y con
administración de progestágenos 100 mg. dos veces al día, alta tras 24 o 48
horas sin presentar sangrado vaginal, con reposo en casa y control dentro de 7
a 10 días en consulta ambulatoria del hospital. Si la ecografía no revela placa
embrionaria positiva, pero la β-Hcg cuantitativa es positiva, debe
prescribirse reposo, sin medicación alguna (Ríos Canales et al., 2018).
En el tratamiento farmacológico de solución inyectable de
progesterona 50 mg. cada 48 horas como soporte se utiliza la progesterona en
casos de defecto de fase lútea establecida. En aborto recurrente de etiología
no precisada y en pacientes que han recibido inductores de ovulación. El uso de
supositorios antiespasmódicos es limitado sobre todo en el período de
organogénesis entre los 18 a 55 días post concepción (ANAEL, 2015).
Complicaciones
La complicación más común es el aborto espontáneo y la anemia
derivada de una pérdida de sangre moderada o grave, que puede requerir
transfusión sanguínea; no se debe descartar la infección o la probabilidad de
un embarazo ectópico, lo que es una complicación potencialmente mortal
(Gaspar-Huánuco & Torres-Rojas, 2018).
Medidas preventivas
No existe una terapia efectiva preventiva en el tratamiento de la
amenaza de aborto, lo que exige realizar un seguimiento semanal del embarazo
hasta que se resuelva el sangrado y debe prestarse atención al riesgo de
presentar un parto pre término, oligohidramnios y restricción en el crecimiento
intrauterino (León et al., 2016)
Rol de enfermería en el
cuidado a paciente con amenaza de aborto
El rol de enfermería tiene como objetivo principal monitorizar y
documentar el progreso clínico de la paciente en riesgo de sufrir un aborto.
Las actividades de enfermería sobre esta perspectiva se pueden desarrollar
cuando el conocimiento y las habilidades se funden para alcanzar la suficiente
comprensión del fenómeno, así como de las complejidades que se producen. Esto
exige el apoyo psicológico permanente a la pareja y familia, porque los lazos
afectivos se desarrollan a medida que avanza la gestación, y se asocian a
sentimientos de fracaso
en la gestante. También se debe propiciar un ambiente de
tranquilidad para descansar, donde el sueño es vital en la recuperación y la
mejora del equilibrio psico social (Cornejo-Sánchez, 2020).
Tratándose de una paciente gestante se deberá brindar apoyo
emocional con participación del esposo y/o familia, buscar ayuda para fomentar
seguridad y actitud positiva; vigilar el color, olor y duración del sangrado; controlar
la temperatura de la gestante durante la primera semana; evitar el uso de
tampones o duchas vaginales durante 15 días; abstinencia sexual durante los
primeros 15 días; considerar las medidas generales como el reposo absoluto; y
procurar manejar el estado emocional en la paciente (EAFIT, 2018).
Riesgo de complicación
en el pre parto: hemorragia
El sangrado vaginal en el primer trimestre de la gestación es una
situación frecuente que ocurre entre el 15 al 25 % de todos los embarazos,
poniendo en riesgo la vida de la madre y del feto (Alayo-Huatay, 2019). Según,
Herdman y Shigemi (2019) esto involucra el riesgo de sangrado susceptible a una
disminución del volumen sanguíneo que puede comprometer muy seriamente la
salud.
Por otro lado, los datos estadísticos señalan que la mortalidad
materna es un indicador sanitario que evidencia la exclusión social, el bajo
nivel de accesibilidad a los servicios de salud, la inequidad de género para la
toma de decisiones, poco respeto a los derechos humanos y el acceso limitado a
los servicios de salud. El 27,1 % indica muerte materna por hemorragias, según
la reciente revisión Lancet 2014, que analizó las estimaciones globales,
regionales y subregionales de causas de mortandad materna durante 2003-2009. En
las poblaciones indígenas la tasa de mortalidad materna es de 25 % en todos los
casos. La hemorragia genital anormal debe ser clasificada como prioritaria,
valorando la cantidad y el ritmo de la pérdida sanguínea en el posparto
inmediato en las 24 primeras horas posparto (INEI, 2019).
Causas
Teniendo en cuenta a Bunce y Heine (2020) la hemorragia en la
primera mitad del embarazo dependerá si este es ectópico, tubárico o cervical;
en el 1,5-2 % de estos casos, la implantación del blastocito ocurre por fuera
de la cavidad uterina. La localización más frecuente se ubica en las trompas de
Falopio (98 % de los casos). También puede suceder a nivel cervical, en el
ovario, en la cavidad pélvica, y aun en vísceras abdominales.
Tratamiento
El tratamiento clínico dependerá de la cantidad de sangrado, la
edad gestacional y del tipo de implantación de la placenta. Frente a la
emergencia de presentarse la hemorragia, se sustituye de inmediato la sangre
perdida y se administra prioritariamente una transfusión, mientras se resuelve
la urgencia; en esta situación es fundamental detener la hemorragia y eliminar
su origen, y ante un sangrado agudo se prefiere la expansión con plasma más que
con solución (Llanos-Cerquín, 2018).
Por otro lado, el tratamiento quirúrgico consiste en la extracción
de los restos placentarios y la respectiva reparación de las laceraciones
genitales o legrado uterino (MINSA-CSS, 2015).
Asimismo, el tratamiento complementario comprende la
administración de medicamentos uterotónicos con oxitocina, prostaglandinas,
metilergonovina y reposición de líquidos o transfusión, suplementación con
hierro, control clínico y control ecográfico (Carvajal & Barriga, 2021).
Complicaciones
En el proceso de amenaza de aborto, el sangrado es una complicación
de urgencia que debe ser atendido de inmediato, con el respectivo tratamiento
farmacológico para el control de la hemorragia; y la aplicación de masaje
uterino que estimule la contracción y evite abundantes
descargas de sangre. Además, se recomienda la respectiva
transfusión sanguínea para reponer las pérdidas que podrían llevar a
complicaciones mayores. En el caso que la atención no sea oportuna o haya
escasa experticia en la prevención de estas complicaciones, la probabilidad de
fallecimiento de la gestante es del 100 %; por tanto, a fin de mantener la
hemodinamia, se necesita conservar de forma relativa una constante del volumen
sanguíneo (Alayo-Cuzcano et al., 2018).
Prevención
Las medidas preventivas de la hemorragia se aplican a través del
cumplimiento estricto de los protocolos de atención basados en las prácticas
clínicas desde el ingreso de la paciente hasta el alta, priorizando el respeto
a la vida, la confidencialidad y la privacidad.
Definitivamente, no existe una terapia efectiva preventiva en
amenaza de aborto (Ochoa-Marieta et al., 2018).
Asimismo, es importante la identificación temprana de los factores
de riesgo, el trabajo del equipo multidisciplinario y el inicio de
procedimientos que permitan conservar una vía endovenosa segura para la
reposición de la volemia. También es importante el control estricto de las
constantes vitales, valoración de signos de shock, valoración de latidos
fetales, disposición de un banco de sangre, posicionamiento adecuado de
catéteres arteriales para embolización uterina y la colocación de catéteres
uretrales; todo ello contribuye al buen estado de la paciente.
Además, se exige el reposo en cama, abstinencia de relaciones
sexuales, disminución de emociones tensas y, en algunos casos, el uso de
progesterona en la preparación del útero para la implantación del óvulo
fertilizado (Neyra-Díaz & Palominpo-Bonifacio, 2019).
Cuidados de enfermería
en hemorragias
De acuerdo con Rivero-Navia y Pintado-Abad (2017), en el manejo de
hemorragia uterina se consideran los siguientes procedimientos: vigilancia del
estado de consciencia de la paciente, evaluación de las pupilas, control de
constantes vitales de preferencia cada 15 minutos, atención en los cambios de
la tensión arterial, monitoreo de la involución uterina, control y valoración
del sangrado vaginal (escaso, moderado, abundante), control y valoración del
sangrado vaginal (especialmente la cantidad, color y consistencia del mismo),
estricto cumplimiento de las indicaciones médicas, balance hídrico exacto,
valoración del nivel de ansiedad y temor de la paciente y su familia, manejo
del dolor y alerta en los signos de alarma (confusión o alteración de la
lucidez, palidez, piel fría y húmeda), hipotensión arterial, taquicardia,
debilidad, sangrado mayor a los 500ml, y dificultad para respirar.
Proceso de maternidad
eficaz
La maternidad en el Perú ha enfrentado desafíos de diversa índole,
como sensibilizar, comprometer y motivar a las entidades públicas y privadas en
el tema de maternidad sin riesgos. Por ejemplo, en el año 1988 se declaró a la
tercera semana de mayo como la “Semana de la maternidad saludable y segura” a
fin de evitar la muerte de la gestante y/o su niño/a durante el embarazo, parto
o puerperio; se consideró el contexto cultural y socioeconómico como factores
que influyen en el comportamiento reproductivo de la mujer y de su entorno
(UNFRA-Perú, 2021).
Por su parte, el MINSA-CSS. (2015) ha implementado atenciones
durante el embarazo con seis controles prenatales a la gestante, como mínimo;
esto incluye examen de mamas y enseñanza del auto examen de las mismas
(prevención de cáncer mama), toma de muestra para
papanicolaou y/o inspección visual de ácido acético (prevención de
cáncer cuello uterino), continuidad en la nutrición de la gestante y del niño
por nacer, consejería para una lactancia materna precoz y exclusiva y
administración de micronutrientes (suplementos de hierro, ácido fólico y
calcio).
De igual manera, el MINSA-CSS. (2015) incluye enseñanza oportuna
en identificar los signos de alarma, el plan de parto con la gestante,
consejería de pareja, familiar, apoyo comunitario, asesoría y orientación en el
pre test VIH y sífilis, prueba rápida para VIH y sífilis, valoración de caso de
violencia familiar o sexual, tamizaje de depresión, detección de proteinuria en
cada consulta a fin de detectar enfermedades hipertensivas/embarazo, detección
de infecciones urinarias, detección de anemia, diabetes gestacional, análisis
de grupo y factor sanguíneo, aplicación de seis sesiones de psicoprofilaxis
obstétrica con participación de la pareja y la familia, seis sesiones de
estimulación prenatal con participación de la pareja, ecografías en la primera
consulta y en el tercer trimestre, dos exámenes odontológicos, vacunas contra
el tétano, la influenza y otras, tres visitas domiciliarias, y monitoreo fetal
una vez en el tercer trimestre.
Proceso de maternidad
ineficaz (00221)
En el año 2012, el MINSA registró, como causales de muertes, a las
hemorragias (40,2 %), luego a la hipertensión inducida por el embarazo (32 %),
al aborto (17,5 %), y a diversas infecciones durante el período de puerperio (4,1
%). Asimismo, ciertas regiones del interior del Perú registran altas cifras de
mortalidad materna como: Lima, Cajamarca, La Libertad, Puno, Piura, Lambayeque,
Ancash, Arequipa, Callao, Apurímac, La Libertad y Loreto.
De acuerdo con Herdman y Kamitsuru (2017) el proceso de maternidad
ineficaz comprende la “incapacidad para preparase y/o mantener un embarazo
saludable, proceso de parto y cuidado del recién nacido, para garantizar el
bienestar” (p. 329). En el quehacer del día a día, la
enfermería considera que el proceso de maternidad ineficaz implica
un conjunto de intervenciones específicas dirigidas al cuidado de la gestante y
el feto, que no concuerdan debido a su vulnerabilidad y a factores biológicos,
psicológicos y sociales, así como al cumplimiento fallido de las normas y
expectativas.
Características
definitorias de maternidad ineficaz
Se presenta a través de ciertas manifestaciones clínicas, como lo
demuestra NANDA Internacional, según se detalla: “acceso insuficiente a los
sistemas de apoyo, cuidados prenatales inadecuados, estilo de vida prenatal
inadecuado, inadecuada preparación de los artículos para el recién nacido, inadecuada
preparación del entorno doméstico, manejo ineficaz de los síntomas molestos
durante el embarazo, plan de parto poco realista y respeto insuficiente para el
neonato, entre otros” (Herdman & Shigemi, 2019, p.329). Sin embargo, en el
caso de la paciente en estudio, este problema se evidenció a través de fiebre,
ceño fruncido, manejo prenatal inadecuado, manejo ineficaz de los síntomas
molestos durante el embarazo y estilo de vida prenatal inadecuado.
Factores relacionados a
maternidad ineficaz
Los factores causales que la taxonomía NANDA I considera son:
“abuso de sustancias, conocimiento insuficiente sobre el proceso de maternidad,
cuidado prenatal insuficiente, entorno inseguro, impotencia de la madre, modelo
de rol parental insuficiente, nutrición materna inadecuada, plan de parto poco
realista, poca confianza materna, preparación cognitiva insuficiente para la
crianza, sistemas de soporte insuficiente, sufrimiento psicológico de la madre,
violencia doméstica y visitas al proveedor de salud esporádica durante el
embarazo, entre otros” (Herdman & Shigemi, 2019, p. 329). Después de lo
expuesto, cabe mencionar que la
paciente presentó proceso de maternidad ineficaz debido a cuidados
prenatal insuficiente y nutrición materna inadecuada.
Por su parte, Bruno-Maldonado (2019) opina que la maternidad
ineficaz suele presentarse por diferentes motivos, por ejemplo cuando las
madres no disponen de los conocimientos suficientes para su cuidado, falta de
habilidades y recursos necesarios para el desarrollo adecuado del proceso de
maternidad, o por un incorrecto condicionamiento en su entorno o en las
características del proceso que dificultan el desarrollo adecuado del rol
materno. Además, entre estos factores resalta un conocimiento insuficiente del
proceso de maternidad y escasa confianza, sistemas de apoyo insuficientes o
inexistentes, situaciones de embarazo no planificado o no deseado, e incluso
situaciones de riesgo, exclusión social o violencia de género.
Cuidados de enfermería
en el proceso de maternidad ineficaz
La contribución de la enfermería en el cuidado materno consiste en
educar y fortalecer a la gestante en la conciencia del valor de la salud, en
aplicar procedimientos de intervención y evaluación de resultados y proveer el
cuidado oportuno que permita la vigilancia adecuada de la evolución del
embarazo (Herdman & Kamitsuru, 2017). También, es necesario resaltar el rol
que cumple el profesional de enfermería al empoderarse en las actividades de
acompañamiento, educación y consejería a través de cuidados como: propiciar la
consulta prenatal que permite la vigilancia adecuada de la evolución del
embarazo, fomentar una maternidad sin riesgos, educar sobre cuidados y crianza
del recién nacido, involucrar la participación social que contribuya a la
mejora de aspectos de la vida cotidiana, la cultura y la actividad política
relacionados con la salud, fomentar una relación intersubjetiva con el equipo
de profesionales de obstetricia, enfermería y enfermería obstétrica, mujer embarazada
y familia; todo ello con la finalidad de disminuir los riesgos de este proceso
fisiológico (Herdman & Kamitsuru, 2017).
Teorías del cuidado
humano y de la adaptación
El proceso enfermero a través del método científico comprobará la
validez del modelo teórico de enfermería por medio de la investigación en la
práctica. Para el caso en estudio, se tomó como marco de referencia las teorías
de Jean Watson y Callista Roy, en las cuales el cuidado humano está centrado en
la persona y se atiende el proceso de adaptación (EAFIT, 2018)
El presente trabajo se basa en la teoría de Watson denominada
“Teoría de la filosofía y ciencia de la asistencia” o “Teoría del cuidado
humano”, la que permite valorar, identificar y evaluar el cuidado humano; esto
se aplica enfáticamente a los cuidados a brindar a la paciente con amenaza de
aborto, pues rescata el aspecto humano, la sensibilidad espiritual y
transpersonal en la práctica clínica, administrativa, educativa y de
investigación en enfermería (Cornejo, 2020).
Considerando que el estudio trata de un proceso de alteración en
el binomio madre-niño, se eligieron tres dimensiones de la teoría de Watson:
primero, la salud como una unidad y armonía entre cuerpo y alma; segundo, la
persona como ser único libre de tomar decisiones; y tercero, el aspecto
integral, porque la paciente tiene la capacidad de participar en su cuidado
considerando su aspecto sociocultural, religioso y emocional (Neglia C., 2017).
Por tanto, esta teoría permite guiar los cuidados de forma suavizada, sostenida
en un sistema humanístico, integrando conocimientos científicos en la ciencia
del cuidado, a fin de propiciar mejor calidad de vida.
Asimismo, la labor de enfermería se identifica con la teoría del
modelo de la adaptación de la teorista Callista Roy, porque en el estudio de
caso se considera que la gestación es un proceso de constante interacción
persona-medio que se va adaptando para entrenar los mecanismos de
afrontamiento; esto permite resaltar la importancia de su entorno para
sobrevivir en su conversión a madre. De igual manera, se enfatiza la labor
enfermera en su focalización en todos los contextos de la paciente: salud,
ambiente, bienestar, etc. Por tanto, en este proceso la paciente podrá ser
responsable en su propio cuidado y desempeñar nuevos roles, y la intervención
de enfermería oportuna adquirirá un nivel más alto de salud y bienestar
(Pezantes- Lazo, 2018).
Finalmente, como hace referencia Álvarez-Maita (2020) y la OMS
(2020), esta práctica promueve en los profesionales de la salud un trato
humanizado a la persona a partir de la formación integral, de una adecuada
gestión en los sistemas de los servicios de salud y de un sistema de
comunicación segura. Por tanto, en el presente estudio de caso se plantean
actividades que brindar una atención científica, especializada, con bases
filosóficas, ética y moral para propiciar una mejor calidad de vida en el
binomio madre-niño.
MÉTODO
Diseño del estudio
El presente estudio consiste en una investigación con enfoque
cualitativo, con un tipo de estudio es caso clínico único que se basa en el
método del Proceso de Atención de Enfermería (PAE), a fin de dar respuesta a
los objetivos formulados en el estudio acerca del proceso de maternidad
ineficaz y el riesgo de complicación de hemorragia en una paciente con amenaza
de aborto.
Sujeto del estudio
Paciente mujer de 22 años de edad, en su segundo día de atención,
seleccionada a conveniencia de las investigadoras, diagnosticada con amenaza de
aborto de 11 semanas de gestación por ecografía. De acuerdo a su estado de
vulnerabilidad, se observó manifestaciones del proceso de maternidad ineficaz y
sensible a presentar hemorragia.
Ámbito y periodo del
estudio
El estudio se realizó en el servicio de gineco obstetricia del
Hospital Nacional “Santa Rosa” de la Región de Lima, del 12 al 14 de abril de
2021.
Procedimiento de recojo
de información
Fuente de información
Se utilizaron los siguientes instrumentos: información verbal
proporcionada por la paciente M. R. V. de 22 años, observación directa a la
paciente, historia clínica, registros de evolución médica y de enfermería y
examen físico; asimismo, se admitieron estos materiales con las tablas de
valoración, aplicando como instrumento la guía de valoración de enfermería según
los 11 patrones funcionales de Marjory Gordon y la revisión bibliográfica como
evidencia científica.
Por otro lado, la revisión de la evidencia científica se elaboró
con las siguientes bases de datos: Science Direct, Elsevier, Medline, Scielo.
Además, se han consultado documentos procedentes de entidades oficiales (OMS,
American Cáncer Society), MINSA, guías de práctica y protocolos, tesis, y
libros sobre enfermería. Además, para la recolección y análisis de la
información se aplicaron la entrevista y observación.
Procedimiento
de información
Para proceder a la recolección de datos, se recabó la autorización
previa de la paciente M.R. V. y del responsable de turno del servicio de
ginecoobstetricia del Hospital Nacional “Santa Rosa”, Lima, quedando
garantizadas, durante todo el proceso, la protección y la confidencialidad de
los datos aportados para la realización del estudio, no figurando ninguna
reseña de identificación de ésta.
Recolección de
información
Primera fase
Se procedió a una lectura y revisión de la historia clínica de la
paciente, para extraer datos clínicos como: antecedentes personales y
familiares, motivo de consulta, resultados de las pruebas, diagnóstico médico
principal, evolución médica y clínica, así como la evolución de los cuidados de
enfermería.
Segunda fase
Se realizó una valoración de enfermería a través de una entrevista
personal, siguiendo los 11 patrones funcionales de Marjory Gordon, utilizándose
la identificación y el reconocimiento de los principales diagnósticos de
enfermería para la elaboración de un plan de cuidados específico y centrado en
el caso de estudio.
Tercera fase
Se encontró los dos seguimientos realizados a la paciente para ver
la evolución de la misma.
Cuarta y última fase
Se realizó una revisión exhaustiva de la evidencia científica,
fijándose limites según criterios de fecha, desde el 2016 hasta la actualidad.
Asimismo, se usaron algunas bases de datos como: Science Direct, Scielo,
Elsevier, Google Académico, y palabras clave como: rol de enfermería, cuidado,
paciente y amenaza de aborto.
Procesamiento de los
datos
Los datos fueron analizados y organizados en base a la metodología
de enfermería, siguiendo los siguientes procedimientos:
Se realizó un análisis en base a la metodología de enfermería
asociado al modelo AREA de Pesut y Herman (2019). Tras la valoración de la
paciente en base a los 11 patrones funcionales Marjory Gordon, se procedió a la
realización de una red de razonamiento clínico basada en el modelo mencionado,
para la selección del diagnóstico enfermero principal con la taxonomía (NANDA
Internacional, 2018). Seguidamente, tras la elección del DxEp, se procede al
establecimiento de los criterios de resultados esperados (NOC) e intervenciones
enfermeras (NIC) y las actividades respectivas.
Se realizó un análisis crítico de la evidencia científica incluida
en este estudio, tomando como base los objetivos planteados según taxonomía NOC
(Moorhead et al., 2019) y priorizándolo con el modelo AREA (Pesut & Herman,
2019), a fin de obtener el NOC principal del diagnóstico de enfermería y el
problema de colaboración principal; esto incide en la preparación del
respectivo plan de cuidados teniendo como base la taxonomía NIC (H. Butcher et
al., 2018).
Se ejecutaron las actividades de enfermería programadas, con la
posterior evaluación de las mismas para la comprobación del grado de
efectividad de las intervenciones realizadas según el plan de cuidados
individualizado de la paciente.
RESULTADOS
Descripción del caso
Paciente adulta joven, sexo femenino, de 22 años de edad,
procedente del distrito de La Victoria, Lima. Ingresó a emergencia de
ginecología del hospital a las 09:00 am, acompañada de su esposo. Se encontraba
sentada en silla de ruedas, en posición de flexión sobre sus rodillas. De
aspecto delgada, buen estado de higiene, refirió que se sintió muy débil y hace
2 días presentó manchas marrones sanguinolentas por la vagina, lo cual
aumentaba. Estaba temerosa, con mucho sueño, no pudo sostenerse de pie. Refirió
que la noche anterior no pudo dormir, quizás por su estreñimiento, además de
náuseas y vómitos desde hace 3 días; con muchísimo dolor en el bajo vientre e
hinchado. Su preocupación adicional era su intención de ir a trabajar.
Proceso de Atención de
Enfermería
Valoración
Para la valoración se utilizaron los 11 patrones funciones de
Marjory Gordon.
Descripción de los
patrones funcionales de salud Patrón funcional 1. Percepción manejo de la salud
Patrón alterado
Paciente en REG, con buenas condiciones de higiene, procedente del
distrito de La Victoria, Lima. Es gestante de 11 semanas, sin control pre
natal, desconocía embarazo. No recibe medicación. Con diagnóstico médico:
amenaza de aborto y gestación de 11 semanas por ecografía. Presente amenorrea
más de dos años (por método anticonceptivo hormonal inyectable cada tres
meses). Tuvo su primer embarazo hace tres años (parto eutócico y a término), le
realizaron ecografía abdominal. Negó aborto anterior y alergias. Con nivel de
hemoglobina de 10,5 mg/dl, como resultado de subunidad beta–cuantitativa de la
gonadotrophina coriónica humana (beta-hCG) de 13800. Recibió tres dosis de
vacuna antitetánica en su primer embarazo.
Diagnóstico
médico actual
Amenaza de aborto y gestación de 11 semanas por ecografía.
Terapéutica médica:
Dieta: NPO
Control de signos vitales cada 30 minutos por 2 horas, luego cada
hora, Control de sangrado
Reposo absoluto
Hidratación parenteral Cl. Na. 0,9 0/0, VE a 40 gts x´ OSA
Control de hemograma a las 12 horas Exámenes auxiliares
Los resultados de laboratorio muestran
Hemoglobina de 10,5 mg/dl, VN: (13 mg/dl – 14,9 mg/dl) Hematocrito
31,4mg/dl, VN: (45mg/dl a 55mg/dl) Glucosa 104mg/dl, VN: (70mg/dl – 110g/dl)
Creatinina
0,61 mg/dl, VN: (0,6 mg/dl a 9,1mg/dl) Examen de orina: PH de 7,3 VN: (PH 7,35
– 7,45) Test VDRL (-)
Test
VIH (-)
Grupo sanguíneo “O” y Rh (+)
Tiempo de sangría de 2 minutos y 30 segundos. VN: (1 a 9 minutos)
Tiempo de coagulación de 30 segundos. VN: (25- 35 segundos) Subunidad
beta–cuantitativa de la VN: (11 500-289 000 mUI/ml:) gonadotropina coriónica
humana (beta-hCG) de 13800
Ecografía abdominal: paredes de útero engrosado y presencia de
saco embrionario de aprox. 11 semanas.
Patrón funcional 2.
Nutricional metabólico
Patrón alterado. IMC: 23,04 (normopeso), piel y mucosas con
palidez y semihidratadas, afebril, abdomen doloroso a la palpación, sensación
nauseosa y con vómitos hace tres días y estreñimiento.
Patrón funcional 3. Eliminación
Patrón alterado. Estreñimiento hace tres días.
Patrón funcional 4.
Actividad y ejercicio
Patrón alterado. P. A de 90/50mmgHg, FC de 125 por minuto, FR de
20 por minuto, dificultad para dormir, sentada en silla de ruedas por dolor, en
posición de semi flexión y debilidad.
Patrón funcional 5.
Descanso y sueño
Patrón alterado. Refirió no conciliar sueño, con dolor y
debilidad, no pudo sostenerse de pie, sentada en silla de ruedas.
Patrón funcional 6.
Cognitivo perceptivo
Patrón alterado. Paciente lucida, orientada en TEP, con dolor en
el bajo vientre.
Patrón funcional 7.
Autopercepción – autoconcepto
Patrón Eficaz. Preocupada porque no asiste a su trabajo. Se siente
temerosa y no puede dormir hace tres días.
Patrón funcional 8. Rol
– Relaciones
Patrón alterado. Tiene acompañamiento y apoyo de su pareja. Genera
sus propios ingresos económicos. Tiene un hijo de tres años. Tiene preocupación
por su ausencia en el trabajo.
Patrón funcional 9.
Sexualidad - reproducción
Patrón alterado. Dos gestaciones, tuvo un parto eutócico hace dos
años. No recibió CPN. FUR hace dos años (usó de anticonceptivo inyectable cada
tres meses). Senos asimétricos, pezón y areolas oscuras, turgentes, sin
secreciones, sin presencia de estrías ni masas. Útero no palpable, muy sensible
a la palpación. Genitales de aspecto normal con presencia de secreción de color
marrón oscuro, en poca cantidad en la toalla higiénica. No presenta pérdida de
líquido amniótico. Secundigesta de once semanas de embarazo por ecografía,
menarquia a los 13 años. Inicio de vida sexual a los 16 años.
Patrón funcional 10.
Adaptación tolerancia al estrés
Patrón eficaz. Preocupación por su trabajo, ya que perderá los
días que permanezca en el hospital. Es trabajadora contratada por terceros.
Patrón funcional 11.
Valores y creencias
Patrón eficaz. Practicante de la religión evangélica.
Plan de cuidados
Diagnóstico
La formulación de los diagnósticos enfermeros (DxE) se realizó de
acuerdo a la taxonomía NANDA Internacional (Herdman & Kamitsuru, 2017).
Patrón funcional 1.
Percepción manejo de la salud
(00043) Protección ineficaz r/c nutrición inadecuada m/p
debilidad, inamovilidad e insomnio.
Definición: “Disminución de la capacidad para auto protegerse de
amenazas internas y externas como enfermedades o lesiones” (Herdman &
Kamitsuru, 2017, p. 160).
Dominio 1: Promoción
de la salud
Clase 2:
Gestión de la salud
Patrón funcional 2.
Nutricional metabólico
(0002) Desequilibrio nutricional: ingesta inferior a las
necesidades r/c ingesta insuficiente de alimentos m/p incapacidad para ingerir comida,
palidez de mucosas, dolor abdominal, tono muscular insuficiente.
Definición: “Ingesta insuficiente de nutrientes para satisfacer
las necesidades metabólicas” (Herdman & Kamitsuru, 2017, p. 171).
Dominio 2:
Nutrición
Clase 1:
Ingestión
Patrón funcional 3.
Eliminación
(00011) Estreñimiento r/c embarazo m/p dolor abdominal,
incapacidad para defecar y vómitos.
Definición: “Ingesta insuficiente de nutrientes para satisfacer
las necesidades metabólicas” (Herdman & Kamitsuru, 2017, p. 215).
Dominio 3:
Eliminación e intercambio
Clase 2:
Función gastrointestinal
Patrón funcional 4:
Actividad y ejercicio
(00085) Deterioro de la movilidad física r/c dolor y disminución
de la fortaleza muscular m/p alteración en la marcha, inestabilidad postural,
limitación en la amplitud de movimientos y dificultad para pararse.
Definición: “Limitación de movimientos independientes intencionado
del cuerpo, de una o más extremidades” (Herdman & Kamitsuru, 2017, p. 239).
Dominio 4:
Actividad/reposo
Clase 2:
Actividad y ejercicio
Patrón funcional 5:
Descanso y sueño
(00096) De privación del sueño r/c incomodidad prolongada m/p
aumento de la sensibilidad al dolor, malestar y preocupación.
Definición: “Periodos de tiempo prolongado sin sueño (patrón de
suspensión natural y periódica de la conciencia)” (Herdman & Kamitsuru,
2017, p. 231)
Dominio 4:
Actividad/reposo
Clase 1:
Sueño /reposo
Patrón Funcional 6:
Cognitivo perceptivo
(00132) Dolor agudo r/c agente lesivo biológico m/p valoración 7
según escala de EVA, expresión verbal de dolor en hipogastrio.
Definición: “Experiencia sensitiva y emocional desagradable
ocasionada por una lesión tisular real o potencial o descrita en tales
términos, de inicio súbito o lento, de cualquier intensidad de leve a grave,
con un final previsible y una duración menor de 3 meses” (Herdman &
Kamitsuru, 2017, p. 468).
Dominio 12:
Confort
Clase 1:
Confort físico
Patrón funcional 8: Rol
- relaciones
(00146) Ansiedad m/p amenaza por el estado actual r/c con
insomnio, preocupación por cambios en acontecimientos vitales, temor, aumento
de la frecuencia cardiaca y debilidad.
Definición: “Sensación vaga e intranquilizadora de malestar o
amenaza acompañada de una respuesta autónoma (el origen que, con frecuencia, es
inespecífica o desconocida para la persona); sentimiento de aprensión causado
por la anticipación de un peligro. Es una señal de alerta que advierte de un
peligro inminente y permite a la persona tomar medidas para afrontar la
amenaza” (Herdman & Kamitsuru, 2017, p. 352).
Dominio 9:
Afrontamiento/tolerancia al estrés
Clase 2:
Respuesta de afrontamiento
Patrón funcional 9:
Sexualidad – reproducción
(00221) Proceso de maternidad ineficaz r/c con cuidados prenatal
insuficiente, nutrición materna inadecuada m/p manejo prenatal inadecuado,
manejo ineficaz de los síntomas molestos durante el embarazo y estilo de vida
prenatal inadecuado.
Definición: “Incapacidad para preparase y/o mantener un embarazo
saludable, proceso de parto y cuidado del recién nacido, para garantizar el
bienestar” (Herdman & Kamitsuru, 2017, p. 329).
Dominio 8:
Sexualidad
Clase 3:
Reproducción
(00209) Riesgo de alteración de la diada materno/fetal r/c con
cuidados prenatal inadecuado.
Definición: “Susceptible a una alteración de la relación
simbiótica materno-fetal como resultado de comorbilidad o condiciones
relacionadas con el embarazo que puede comprometer la salud” (Herdman &
Kamitsuru, 2017, p. 327).
Dominio 8:
Sexualidad
Clase 3:
Reproducción
(00145) Riesgo de síndrome postraumático r/c apoyo social
insuficiente, entorno no propicio a las necesidades y percepción del
acontecimiento como traumático.
Definición: “Incapacidad para preparase y/o mantener un embarazo
saludable, proceso de parto y cuidado del recién nacido, para garantizar el
bienestar” (Herdman & Kamitsuru, 2017, p. 229).
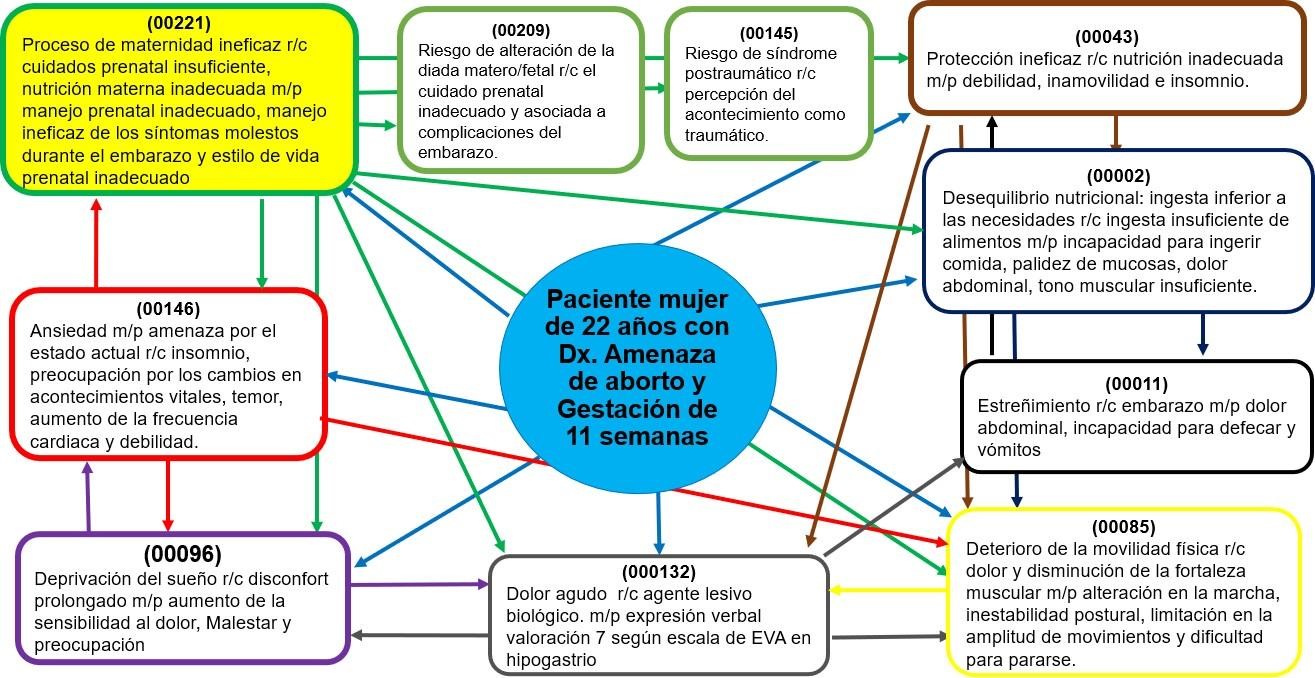
Figura 1. Red
de razonamiento crítico, basado en el modelo AREA para la obtención del Dx.E
principal
Diagnóstico principal
Tal como se puede observar en la Red de razonamiento (figura 1),
el DxE. principal es: (00221) Proceso de maternidad ineficaz r/c con cuidados
prenatal insuficiente, nutrición materna inadecuada m/p manejo prenatal
inadecuado, manejo ineficaz de los síntomas molestos durante el embarazo y
estilo de vida. prenatal inadecuado.
Definición
“Incapacidad para preparase y/o mantener un embarazo saludable,
proceso de parto y cuidado del recién nacido, para garantizar el bienestar”
(Herdman & Kamitsuru, 2017, p. 329).
Dominio 8: Sexualidad
Clase 3: Reproducción
Justificación del DxE. Principal
Fuertes Moreno (2019) menciona que la maternidad es un proceso
complejo y de transformación personal, pues ayuda a las embarazadas a formar
vínculos con su bebé, pareja y familia. En este periodo puede presentarse la
amenaza de aborto, que consiste en un estado que sugiere que se podría
presentar un aborto espontáneo, y suele suceder antes de las 20 semanas de
embarazo. Generalmente se manifiesta con dolor en la espalda y en la parte baja
del abdomen.
En la mayoría de ocasiones, el sangrado vaginal se detiene solo y
el embarazo prosigue su curso; sin embargo, otras veces la amenaza puede
progresar hacia un aborto espontáneo. Este proceso de maternidad ineficaz
ocasiona un grado de incapacidad para preparase y/o mantener un embarazo
saludable, en el proceso de parto y cuidado del recién nacido.
Por otro lado, se debe considerar la relevancia que manifiesta
Carvajal-Cabrera y Barrigam-Cosmelli (2021) en cuanto a que la maternidad es, a
menudo, una experiencia positiva; sin embargo, para otras mujeres es sinónimo
de sufrimiento, enfermedad e incluso de muerte.
Para concluir, en un proceso de maternidad ineficaz, una
complicación es la amenaza de aborto que genera estados de ansiedad, definida
como una anticipación de un daño o desgracia futura, acompañada de un
sentimiento de disforia y/o de síntomas somáticos de tensión. En este sentido,
muchas veces es mejor observar a la paciente y valorar sus respectivas
manifestaciones emocionales y conductuales, ya que estas influyen en el
transcurso de la enfermedad (Carvajal- Cabrera & Barriga-Cosmelli, 2021).
Problemas de
colaboración (PC) y sus riesgos de complicación (RC)
Para conocer cuáles son los problemas de colaboración (PC), así
como los riesgos de complicación (RC) de la paciente, se utilizó el “Manual de
Diagnósticos Enfermeros” de González-Aguña y Santamaría-García (2015).
Problema de colaboración en periodo pre parto: RC Hemorragia.
RC
Infección RC Dolor agudo
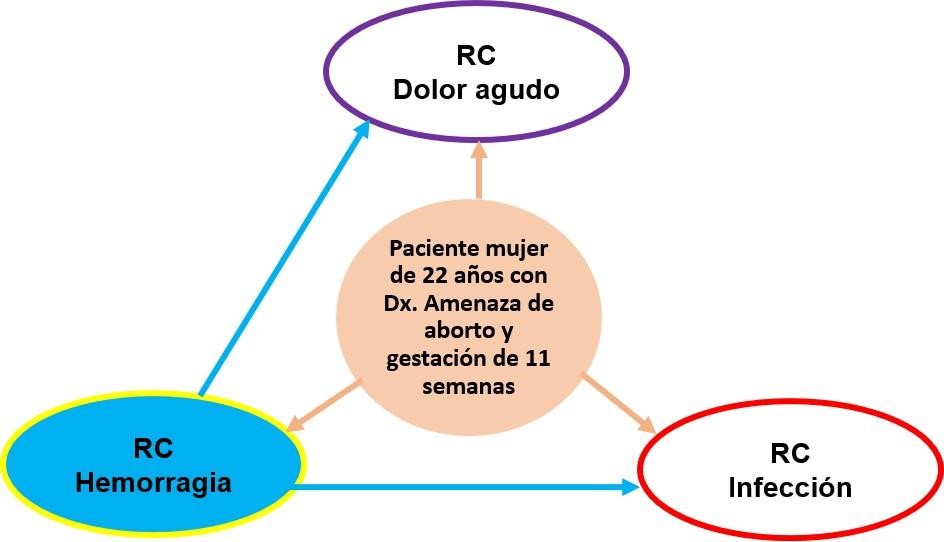
Figura 2. Red
de razonamiento crítico basado en el método AREA para la obtención del riesgo
de complicación principal (RC)
Identificación del RC
principal
Se ha identificado como riesgo de complicación principal al RC
hemorragia, ya que es el que más flechas de relación tiene con los demás,
vinculándose con el RC dolor agudo y RC infección.
RC Hemorragia
Definición. Hemorragia es la salida o pérdida de volumen
sanguíneo, dentro o fuera del organismo, por la ruptura o lesión de uno o
varios vasos sanguíneos, que causa disminución de la presión arterial; es
decir, el corazón aumenta su actividad de manera considerable en un intento de
elevar su gasto cardiaco y conservar el volumen de sangre circulante. Es
considerada una emergencia médica y la gravedad depende de la rapidez y
cantidad que se pierde, y de la edad de la paciente. Este sangrado continuo
puede originar complicaciones como anemia, choque hipovolémico, etc. (Bunce
& Heine, 2020).
Justificación del RC
principal
En casos de hemorragia post amenaza de aborto, es importante la
intervención oportuna de la enfermera, valorando el lugar, la cantidad y el
ritmo de la pérdida sanguínea y la aplicación de las medidas de soporte vital,
registrando correctamente el origen del sangrado, anotando la edad gestacional
e identificando el diagnóstico diferencial. Un sangrado profuso es clasificado
como prioridad en una situación frecuente antes de la vigésima semana de
gestación, que ocurre en el 15-25 % de todos los embarazos. Esto pone en riesgo
la vida de la madre y del feto (Ochoa, Reus, & Rogel-Cayetano, 2018).
Por otro lado, la presencia de hemorragia de origen intrauterino,
se manifiesta con o sin contracciones uterinas, sin dilatación cervical y sin
expulsión de los productos de la concepción. El cuidado que ofrece la enfermera
en el caso de hemorragia se centra en la paciente con amenaza de aborto, con el
objetivo de prevenir la aparición de sangrado, y valorando oportunamente los
signos y síntomas de complicación. Para ello, se realizará actividades de
gráfica de signos vitales, valoración de la hemodinamia corporal estricta en la
hoja de balance hídrico, disminución de la ansiedad, conservación del reposo
absoluto, enseñar acerca del proceso de la enfermedad y explicar los signos y
síntomas de alarma, así como verificar los registros de las anotaciones en el
plan de cuidados, reportes y actualización del Kardex y el examen detallado del
incidente en la hoja de notas de enfermería (NANDA, 2018-2020).
De igual manera, es importante incidir en la prevención de
complicación de la hemorragia, ya que es un signo que expresa disminución del
volumen sanguíneo afectando el gasto cardiaco en relación a la cantidad y
frecuencia del sangrado, es importante la intervención oportuna de la enfermera
para evitar daños irreversibles en la madre como en el producto de concepción (MINSA,
20|15).
Asimismo, es importante valorar frecuentemente la salud de la
paciente, más cuando se asocia a dolor agudo visceral y se acompaña de
manifestaciones vegetativas como náuseas, vómitos, sudoración, taquicardia y
aumento de la presión arterial. Cuando hay daño a los tejidos, debe
considerarse que, en el proceso de gestación, se producen cambios hormonales
estrogénicos y cambios en el pH (acidez baja) de la mujer, lo que la vuelve
susceptible a contraer infecciones (Personal de Mayo Clinic, 2020).
En conclusión, la hemorragia es un signo que expresa disminución
del volumen sanguíneo afectando el gasto cardiaco en relación a la cantidad y
frecuencia del sangrado. En este caso, es importante la intervención oportuna
de la enfermera a fin de valorar constantemente la salud de la paciente. De
igual manera, cuando se asocia el dolor agudo visceral se acompaña de
manifestaciones vegetativas como náuseas, vómitos, sudoración, taquicardia y
aumento de la presión arterial. En señal de daño a los tejidos, hay que
considerar que, en el proceso de gestación, se producen cambios hormonales
estrogénicos y cambios en el pH (acidez baja) que le sensibilizan a contraer
infecciones (Bunce & Heine, 2020).
Planificación
Planificación del diagnóstico enfermero principal (Dx.E.p)
Para prevenir y minimizar el problema presentado en la paciente,
se ha determinado los resultados y se ha elegido un conjunto de intervenciones
que forman parte del plan de cuidados. Se utilizó los manuales de objetivos o
resultados NOC (Moorhead et al., 2019) y de intervenciones NIC (Butcher et al.,
2019).
DxE. principal
(00221) Proceso de maternidad ineficaz r/c con cuidados prenatal
insuficiente, nutrición materna inadecuada m/p manejo prenatal inadecuado, manejo
ineficaz de los síntomas molestos durante el embarazo y estilo de vida prenatal
inadecuado.
Definición
“Incapacidad para preparase y/o mantener un embarazo saludable,
proceso de parto y cuidado del recién nacido, para garantizar el bienestar”
(Herdman & Kamitsuru, 2017, p. 329).
Dominio 8:
Sexualidad
Clase 3:
Reproducción
Resultados (NOC) del
diagnóstico enfermero principal
La taxonomía NOC responde a los resultados de la paciente que se
está intentando conseguir, utiliza códigos de 4 dígitos y en los indicadores
seis dígitos. Para el DxE. (0221) Proceso de maternidad ineficaz le corresponde
los siguientes NOC:
(1607) Conducta sanitaria prenatal
(1638) Conocimiento: gestación (0111) Estado fetal prenatal
(2006) Estado materno pre parto de salud personal Priorización del
NOC del diagnóstico enfermero principal.
Se realizó el análisis mediante la red de razonamiento crítico,
para definir el NOC principal. Según se evidencia en la figura 3.
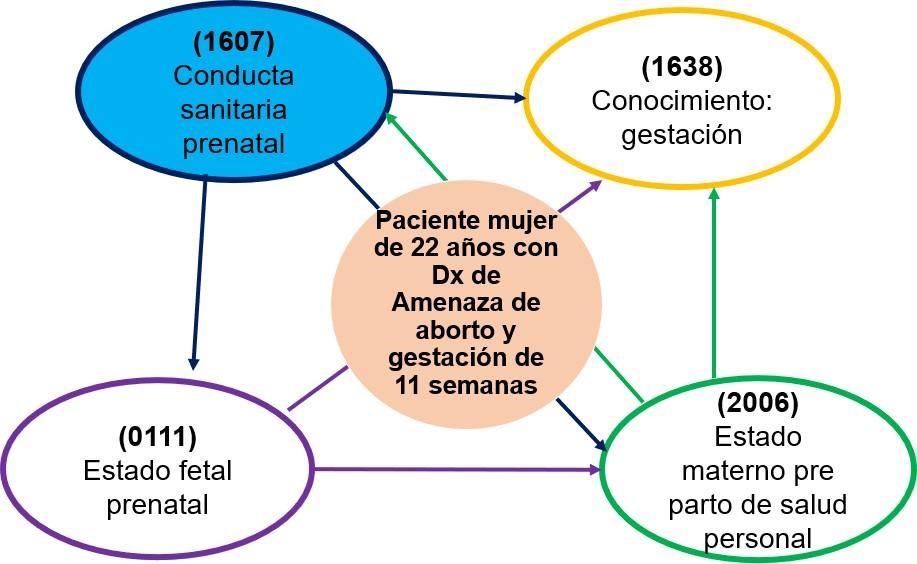
Figura 3. Priorización
del NOC del DxE principal mediante red de razonamiento crítico basado en el
método AREA
Justificación del NOC principal del DxE.
principal
Podemos observar que según la red de razonamiento crítico el NOC
principal corresponde al más relacionado con los otros NOC:
(1607)
Conducta sanitaria prenatal
Definición: “Acciones personales para fomentar una gestación y un
recién nacido sano.” (Moorhead et al., 2019, p. 185).
Dominio IV: Conocimiento y conducta de salud. Clase Q: Conducta de
salud.
El objetivo se relaciona con mejorar el proceso de maternidad y el
bienestar fetal, así como mantener la viabilidad de la gestación y a la vez
prevenir el riesgo de morbimortalidad materno perinatal, porque el
planteamiento tiene como prioridad mantener una conducta sanitaria durante el periodo
gestacional y por ende de los demás objetivos y resultados. En este sentido, De
la Herrán et. (2018) consideran que es importante conocer y profundizar la
educación prenatal a fin de mejorar las políticas de atención a la infancia, la
atención a la reproducción y las formas de crianza con planes preventivos e
interdisciplinarios. Un menor contenido de aporte sanguíneo al feto podría
causar muerte fetal.
|
Tabla 1. Puntuación
del NOC Principal para el Dx.E.p.(Escala Likert: 1-Nunca demostrado.
2-Raramente demostrado. 3-A veces demostrado. 4-Frecuentemente demostrado
5-Siempre demostrado)
|
|
NOC
|
Puntuación
Inicial
|
Puntuación
Diana
|
Tiempo
|
|
(1607)
Conducta sanitaria prenatal
|
3
|
5
|
24 horas
|
|
Tabla 2. Puntuación
de los indicadores del NOC Principal, según escala Likert (Escala Likert:
1-Nunca demostrado. 2-Raramente demostrado. 3-A veces demostrado.
4-Frecuentemente demostrado 5-Siempre demostrado)
|
|
Indicadores
|
Puntuación
inicial
|
Puntuación
diana
|
Tiempo
|
|
(160703)
Mantiene las visitas
de asistencia
pre natal
|
1
|
5
|
24 horas
|
|
(160710)
Mantiene una ingesta de nutrientes adecuada
para la
gestación.
|
2
|
5
|
24 horas
|
|
(160723)
Utiliza suplementos
de hierro
|
1
|
5
|
24 horas
|
|
(160714)
Evita la exposición
a
enfermedades infecciosas.
|
2
|
4
|
24 horas
|
|
(160721)
Utiliza
medicamentos
según prescripción
|
1
|
5
|
24 horas
|
Intervenciones (NIC)
del Dx.E. principal
Para obtener el resultado priorizado, se utilizó la taxonomía de
Clasificación de Intervenciones de Enfermería (NIC).
(6680)
Monitorización de los signos vitales (Butcher et al., 2018, p. 341)
Definición: Recogida y análisis de datos sobre el estado
cardiovascular, respiratorio y de temperatura corporal, para determinar y
prevenir complicaciones
Dominio 4:
Seguridad
Clase: V Control
de riesgos Actividades
(668001) Monitorizar la presión arterial, pulso, temperatura y
estado respiratorio. (668002) Observar las tendencias y fluctuaciones de la
presión arterial.
(668003) Monitorizar la frecuencia y el ritmo respiratorios
(profundidad y simetría). (668004) Monitorizar la pulsioximetría.
(668005) Monitorizar periódicamente el color, la temperatura y la
humedad de la piel.
(4150)
Regulación hemodinámica (Butcher et al., 2018, p. 393)
Definición:
Optimización de la frecuencia, la pre carga y la contractilidad cardiaca
Dominio 2: Fisiológico complejo.
Clase N:
Control de la perfusión tisular. Actividades
(415001) Realizar una evaluación exhaustiva del estado
hemodinámico (comprobar la presión arterial, frecuencia cardiaca, pulsos,
presión venosa).
(415002) Reconocer la presencia de signos y síntomas precoces de
alerta indicativos de un compromiso del sistema hemodinámico.
(415003) Determinar el estado de perfusión (indicar si la paciente
esta fría, tibia o caliente).
(415004)
Vigilar la entrada y salida, la diuresis y el peso de la paciente
(1450)
Manejo de las náuseas (Butcher et al., 2018, p. 296)
Definición:
Prevención y alivio de las náuseas.
Dominio 1:
Fisiológico básico
Clase E:
Fomento de la comodidad física. Actividades
(145001) Monitorizar el efecto del tratamiento de las náuseas.
(145002) Animar a la paciente a controlar su propia experiencia
con las náuseas. (145003) Fomentar el descanso y sueño adecuado para facilitar
el alivio de las náuseas. (145004) Animar a que ingiera pequeñas cantidades de
comida que sea atractiva para la persona con nauseas.
(145005) Pesar a la paciente con regularidad.
Patrón funcional 9:
Sexualidad – reproducción
Respecto a la primera entrevista, se observó una disminución
notable del sangrado vaginal de color marrón oscuro, continuando con su
embarazo de 11 semanas. Debido a la situación transitoria por riesgo de
hemorragia, es difícil predecir que vuelva a presentarse en las próximas
semanas, por ahora se han observado cambios positivos en la evolución del
proceso de maternidad ineficaz ante la probabilidad de presentar hemorragia y
aborto espontáneo.
Finalmente, con el plan de cuidados de continuidad, se valora la
evolución y el riesgo a presentar hemorragia, logrando así el mayor beneficio
posible.
Planificación del
riesgo de complicación principal (RCp) Hemorragia
NOC
A fin de determinar los cambios en el estado de la paciente, se
utilizó el clasificador de medición de resultados en salud a través de objetivos
NOC (Moorhead et al. 2019); y en cuanto a la mejora de la calidad de vida de la
paciente se hizo uso de las intervenciones NIC (Butcher et al., 2018). En
consecuencia, el riesgo de complicación principal es RC Hemorragia.
Resultados NOC del RCp
La taxonomía NOC responde a los resultados de la paciente que se
desea conseguir, utilizando códigos de 4 dígitos y en los indicadores seis
dígitos. Para el RC Hemorragia le corresponde los siguientes NOC:
(0413) Severidad de la pérdida de sangre
(0419) Severidad de shock hipovolémico
(0414) Estado cardiopulmonar
(0420) Severidad de shock cardiogénico
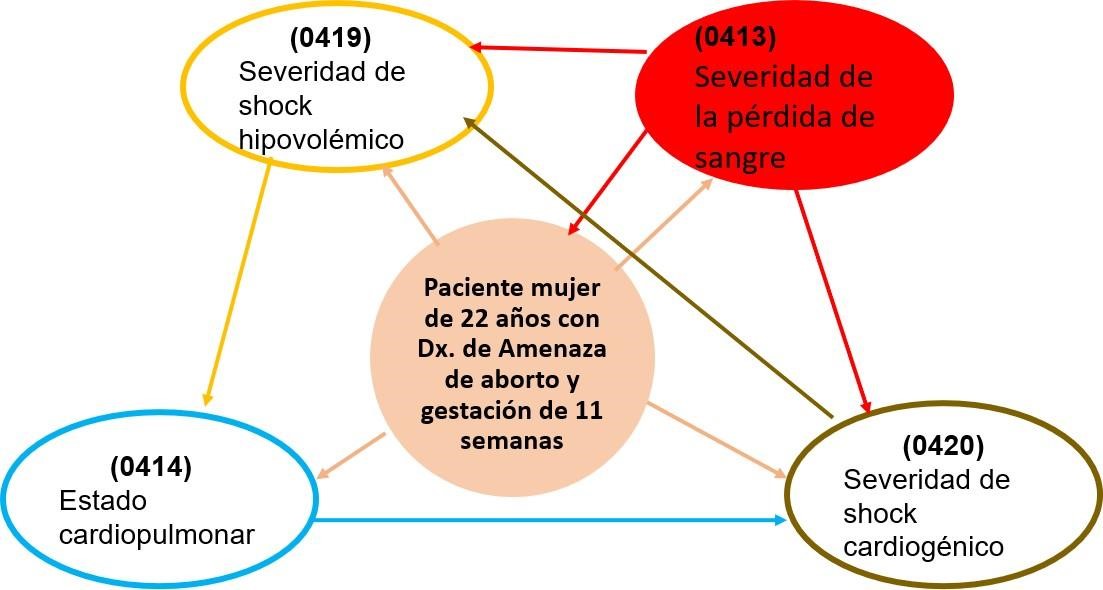
Figura 4. Priorización
del NOC del RC principal mediante Red de Razonamiento Crítico Basado en el
Método AREA
Justificación del NOC
principal del RC principal
La severidad de la pérdida de sangre en las hemorragias es
variable, y va a depender de la edad gestacional, intensidad de dolor y con
posible trabajo de parto. También se puede presentar a consecuencia de una
placenta previa, a un desprendimiento prematuro de la placenta o ruptura
uterina; los riesgos aumentan si se presentan factores de riesgo como: ser
mayor de 35 años, multíparas, cesáreas anteriores, enfermedades pélvicas,
antecedente de legrado uterino, consumo de adictivos, etc. (MINSA, 2018). Por
ende, se concluye que las hemorragias maternas son emergencias que deben ser
atendidas con prioridad, ya que puede producir la pérdida súbita de una vida
(el feto) y ser causa principal de muerte materna.
NOC priorizado del RC
Hemorragia
(0413)
Severidad de la pérdida de sangre
Definición: “Gravedad de los signos y síntomas de hemorragia
interna o externa.” (Moorhead et al., 2019, p. 564).
Dominio II:
Salud fisiológica.
Clase E:
Cardiopulmonar.
|
Tabla 3. Puntuación
del NOC Principal del RC Hemorragia, según Escala Likert (1-Grave.
2-Sustancial. 3-Moderado. 4-Leve. 5-Ninguno)
|
|
NOC
|
Puntuación
Inicial
|
Puntuación
Diana
|
Tiempo
|
|
(0413)
Severidad de la pérdida de sangre
|
4
|
5
|
48 horas
|
|
Tabla 4. Puntuación
de los Indicadores del NOC Principal del RC Hemorragia (Escala Likert:
1-Grave. 2-Sustancial. 3-Moderado. 4-Leve. 5-Ninguno)
|
|
Indicadores
|
Puntuación
Inicial
|
Puntuación
Diana
|
Tiempo
|
|
(041307)
Sangrado vaginal
|
4
|
5
|
6 horas
|
|
(041313)
Palidez de piel y mucosas
|
3
|
5
|
6 horas
|
|
(041306)
Distensión abdominal
|
3
|
5
|
6 horas
|
|
(041316)
Disminución de la hemoglobina (Hb)
|
3
|
5
|
6 horas
|
|
(041317)
Disminución del hematocrito (Hto)
|
3
|
5
|
6 horas
|
|
(041314)
Ansiedad
|
4
|
5
|
48 horas
|
|
(041309)
Disminución de la presión arterial sistólica
|
4
|
5
|
6 horas
|
|
(041310)
Disminución de la presión arterial diastólica
|
4
|
5
|
6 horas
|
|
(041312)
Pérdida del calor corporal
|
4
|
5
|
6 horas
|
NIC
Intervenciones (NIC)
para el riesgo de complicación principal (RCp)
Sobre la conducta sanitaria a seguir en el periodo pre natal, es
necesario realizar labores intrahospitalarias y consejería que luego deberán
ser realizadas por la paciente al alta. Para conseguir el resultado priorizado,
se utilizó la taxonomía de Clasificación de Intervenciones de Enfermería (NIC).
Riesgo de complicación
principal (RCp). Hemorragia
(4010)
Prevención de la hemorragia
Definición: “Disminución de los estímulos que pueden inducir a
hemorragias en pacientes en riesgo de sufrirlas” (Butcher et al., 2019, p.
377).
Dominio 2:
Fisiológico complejo
Clase N:
Control de la perfusión tisular
(441001) Vigilar de cerca a la paciente para detectar signos y
síntomas de hemorragia interna o externa (ejemplo: hinchazón abdominal).
(441002) Anotar los niveles de hemoglobina y hematocrito, antes y
después de la pérdida de sangre, según se indica.
(441003) Mantener el acceso intravenoso.
(441004) Mantener reposo en cama durante la hemorragia activa.
(441005) Instruir a la paciente y/o familia sobre los signos de hemorragia. (5310)
Dar esperanza
Definición: “Aumentar la creencia de la propia capacidad para
iniciar y mantener acciones” (Butcher et al., 2019, p. 158).
Dominio 3:
Conductual
Clase R:
Ayuda para el afrontamiento
(145001) Ayudar a la paciente y familia a identificar las áreas de
esperanza en la vida. (145002) Fomentar las relaciones terapéuticas con los
seres queridos.
(145003) Ayudar a la paciente a diseñar y revisar las metas
relacionadas con el objeto de esperanza.
(145004) Crear un ambiente que facilite a la paciente la práctica
de su religión, cuando sea posible.
(145005) Evitar o disimular la verdad.
(5270)
Apoyo emocional
Definición: “Proporcionar seguridad, aceptación y ánimos en el
momento de tensión” (Butcher et al., 2019, p. 74).
Dominio 3:
Conductual
Clase R:
Ayuda para el afrontamiento
(527001) Explora con la paciente que ha desencadenado las
emociones. (527002) Apoyar el uso de mecanismos de defensa adecuados.
(527003) Favorecer a conversación o llanto como medio de disminuir
la respuesta emocional.
(527004) Permanecer con la paciente y proporcionar sentimientos de
seguridad durante los periodos de más ansiedad.
(527005) Remitir a los servicios de asesoramiento, si se precisa.
Finalmente, se observó que los patrones funcionales que
inicialmente estuvieron alterados: percepción-manejo de la salud, nutricional
metabólico, eliminación, actividad y ejercicio, descanso y sueño, cognitivo
perceptivo, rol – relaciones y sexualidad – reproducción, han mejorado en 24
horas y el embarazo de 11 semanas sigue en curso, gracias a la aplicación
oportuna y eficaz de las intervenciones de enfermería.
Ejecución
En la aplicación de las intervenciones y actividades de
enfermería, el tiempo para los cuidados fue organizado en tres turnos: de 6
horas, turno mañana; 6 horas, turno tarde; y 12 horas, turno noche. Además, se
utilizó el libro de intervenciones de enfermería (NIC).
|
Tabla 5. Cronograma
de intervenciones/actividades de enfermería en amenaza de aborto
|
|
Fecha
|
Intervenciones/actividades
|
|
Turnos
|
|
|
M
|
T
|
N
|
|
Diagnóstico
de enfermería principal
|
|
12/04/2021
|
(6680)
Monitorización de los signos vitales
|
|
|
|
|
|
Monitorizar
la presión arterial, pulso, temperatura
y estado
respiratorio, según corresponda.
|
9
|
6
|
12
|
|
|
Observar
tendencias y fluctuaciones en los valores
de la
P.A.
|
9
|
6
|
12
|
|
|
Monitorizar
la frecuencia y el ritmo respiratorios (profundidad y simetría).
|
9
|
6
|
12
|
|
|
Monitorizar
la pulsioximetría.
|
9
|
6
|
12
|
|
|
Monitorizar
periódicamente el color, la temperatura y la humedad de la piel
|
9
|
6
|
12
|
|
12/04/2021
|
(4150)
Regulación hemodinámica
|
|
|
|
|
|
Realizar
una evaluación exhaustiva del estado hemodinámico (comprobar la presión
arterial,
frecuencia
cardiaca, pulsos, presión venosa).
|
9
|
6
|
12
|
|
|
Reconocer
la presencia de signos y síntomas
precoces
de alerta indicativos del sistema hemodinámico.
|
9
|
6
|
12
|
|
|
Determinar
el estado de perfusión (indicar si la
paciente
esta fría, tibia o caliente).
|
9
|
6
|
12
|
|
|
Colocar
en posición de Trendelemburg de ser
necesario.
|
9
|
6
|
12
|
|
12/04/2021
|
(1450)
Manejo de las náuseas
|
|
|
|
|
|
Animar a
la paciente a controlar su propia
experiencia
con las náuseas.
|
9
|
12
|
6
|
|
|
Animar a
que ingiera pequeñas cantidades de comida que sea atractiva para la persona
con
nauseas.
|
9
|
12
|
6
|
|
|
Pesar a
la paciente con regularidad.
|
|
|
6
|
|
|
Monitorizar
el efecto del tratamiento de las náuseas.
|
9
|
12
|
6
|
|
Riesgo de
complicación principal
|
|
12/04/2021
|
(4010)
Prevención de hemorragias
|
|
|
|
|
|
Vigilar
de cerca a la paciente para detectar signos y síntomas de hemorragia interna
o externa
(ejemplo:
hinchazón abdominal).
|
8
|
2
|
10
|
|
|
Mantener
un control de la ingesta y de la
eliminación.
|
8
|
2
|
10
|
|
|
Mantener
el acceso intravenoso.
|
8
|
2
|
10
|
|
|
Mantener
reposo en cama durante la hemorragia
activa.
|
8
|
2
|
10
|
|
|
Instruir
a la paciente y/o familia sobre los signos
de
hemorragia.
|
8
|
2
|
10
|
|
12/04/2021
|
(5310)
Dar esperanza
|
|
|
|
|
|
Ayudar a
la paciente y familia a identificar las
áreas de
esperanza en la vida.
|
8
|
2
|
10
|
|
|
Fomentar
las relaciones terapéuticas con los seres queridos.
|
|
2
|
|
|
|
Ayudar a
la paciente a diseñar y revisar las metas
relacionadas
con el objeto de esperanza.
|
|
2
|
|
|
|
Crear un ambiente
que facilite a la paciente la
práctica
de su religión, cuando sea posible.
|
|
2
|
|
|
|
Evitar o
disfrazar la verdad.
|
|
2
|
|
|
12/04/2021
|
(5270)
Apoyo emocional
|
|
|
|
|
|
Comentar
la experiencia emocional con la
paciente.
|
8
|
2
|
10
|
|
|
Explora
con la paciente que ha desencadenado las
emociones.
|
8
|
2
|
10
|
|
|
Realizar
afirmaciones empáticas o de apoyo.
|
8
|
2
|
10
|
|
|
Apoyar el
uso de mecanismos de defensa
adecuados.
|
8
|
2
|
10
|
|
|
Animar a
la paciente a que exprese los sentimientos de ansiedad, ira o tristeza.
|
8
|
2
|
10
|
|
Fuente: elaborado en
base a las actividades propuestas en la Clasificación de Intervenciones de
Enfermería (NIC) 2019.
|
Evaluación
Se estableció un periodo de seguimiento de 48 horas, observándose
un ligero progreso (mejora del proceso de maternidad ineficaz y disminución del
riesgo de riesgo del sangrado) y se evaluaron las actividades de enfermería en
base a la comparación del estado de salud inicial de la paciente y la
efectividad de las intervenciones respecto a los resultados planificados.
Evaluación del
resultado del DxE. principal
|
Tabla 6 Puntuación
del NOC principal del Diagnóstico principal (Escala Likert: 1-Nunca
demostrado. 2-Raramente demostrado. 3-A veces demostrado. 4-Frecuentemente
demostrado 5-Siempre demostrado)
|
|
NOC
|
Puntuación
inicial
|
Puntuación
diana
|
Puntuación
alcanzada
|
Tiempo
|
|
(1607)
Conducta sanitaria
prenatal
|
3
|
5
|
5
|
24 horas
|
|
Fuente:
Elaboración en base a Palomar-Aumatell (2017)
|
|
Tabla 7. Puntuación
de los Indicadores del Diagnóstico principal (Escala Likert: 1-Nunca
demostrado. 2- Raramente demostrado. 3-A veces demostrado. 4-Frecuentemente
demostrado 5-Siempre demostrado)
|
|
Indicadores
|
Puntuación
inicial
|
Puntuación
diana
|
Puntuación
alcanzada
|
Tiempo
|
|
(160703)
Mantiene las visitas de asistencia prenatal
|
1
|
5
|
5
|
06 horas
|
|
(160710)
Mantiene una ingesta de nutrientes adecuados para la gestación.
|
2
|
5
|
5
|
24 horas
|
|
(160723)
Utiliza suplementos de hierro
|
1
|
5
|
5
|
24 horas
|
|
(160714)
Evita la exposición a enfermedades infecciosas.
|
2
|
5
|
5
|
24 horas
|
|
(160721)
Utiliza medicamentos según prescripción
|
1
|
5
|
5
|
24 horas
|
|
Fuente: Elaboración
propia a partir de Palomar-Aumatell (2017)
|
Analizando
los resultados obtenidos
Como se puede observar en la tabla 6, se presentan resultados de
logro en relación a la estabilidad de la paciente sin manifestaciones clínicas
de amenaza de aborto durante las primeras 24 horas. Este riesgo se ha
supervisado y monitorizado ejecutando las actividades de enfermería del NOC
(1607) Conducta sanitaria prenatal, como podemos observar la paciente obtuvo
una puntuación máxima de cinco desde el primer momento. Para poder controlar y
llevar a cabo este desarrollo, se determinó los siguientes indicadores
evidenciado en la tabla 7.
En relación al indicador (160703), mantiene las visitas de
asistencia pre natal, pues la paciente comenzó con una puntuación inicial de
uno, ya que en el examen clínico se encuentra que no recibió control pre natal;
luego de la evaluación realizada por el médico ginecoobstetra, la obstetra y la
licenciada en enfermería, la intervención alcanzó una puntuación de cinco,
manteniendo a la paciente en un estado de gestación controlada.
En relación al indicador (160710), mantiene una ingesta de
nutrientes adecuada para la gestación. inicialmente la paciente tuvo una
puntuación de dos, puesto que en el examen clínico tuvo indicación de NPO
preventivo en caso de que la paciente hubiera requerido de una intervención
quirúrgica en SOP. Luego de la intervención y cuidados ha podido lograr el
puntaje de cinco en las 24 horas, manteniendo una estabilidad en sus funciones
vitales y en el sangrado vaginal e indicación de una dieta líquida con buena
tolerancia oral.
En relación al indicador (160723), utiliza suplementos de hierro;
inicialmente la paciente tuvo la puntuación de uno, ya que en el examen clínico
la paciente presentó una hemoglobina de 10,5 mg/dl. Luego de la intervención y
cuidados, logró el puntaje de cinco a las 24 horas, continuando tratamiento con
hierro para mejorar su estado de anemia. Este tratamiento continuará aun
estando de alta médica, e irá mejorando paulatinamente en cuanto a los signos y
síntomas de anemia.
En relación al indicador (160714), evita la exposición a
enfermedades infecciosas.
Inicialmente la paciente tuvo un puntaje de dos, pues su condición
de anemia disminuyó sus defensas, por lo que requirió mayor protección con las
medidas de bioseguridad durante los procedimientos no invasivos e invasivos.
Luego de la intervención y cuidados ha podido alcanzar el puntaje máximo de
cinco, por lo que continuará con los cuidados de higiene personal y mejora de
la anemia.
En relación al indicador (160721), utiliza medicamentos según
prescripción. Inicialmente la paciente tuvo puntuación de uno, considerando que
en la evaluación clínica ella ingresó por emergencia con dolor abdominal y
presencia de secreción oscura vía vaginal. Luego de la intervención y cuidados,
cumplió con la terapia indicada y, como se demuestra en el Kárdex de enfermería
y en las notas respectivas, se le administró medicamentos por vía parenteral manteniendo
una buena perfusión de los líquidos con las medidas de bioseguridad durante
todo el proceso y el uso de material estéril. Se consiguió alcanzar un puntaje
de cinco, por lo que continuará con el tratamiento farmacológico por indicación
médica.
Por todo ello, la paciente adulta de 22 años que ingresó por el
servicio de emergencia con dolor abdominal y presencia de secreción color
marrón oscuro vía vaginal, en sus dos días de estancia hospitalaria y
evaluaciones, fue diagnosticada: embarazo de 11 semanas por ecografía, anemia
leve con 10,5mg/dl de hemoglobina, y actualmente presenta mejor estado general,
afebril, con soporte de medicamentos de hierro y control del sangrado vaginal.
Asimismo, presentó un proceso de maternidad ineficaz con cuidados
pre natal insuficiente, nutrición materna inadecuada, tras haber recibido el
conjunto de intervenciones de enfermería. Luego de dos días de evaluación del
patrón funcional 9: Sexualidad – reproducción, la paciente no evidencia
sangrado de color oscuro por vía vaginal, lo que determina el logro de mejorar
la conducta sanitaria prenatal mediante las acciones personales de la paciente,
a fin de fomentar un buen proceso de gestación y un recién nacido sano.
Evaluación del
resultado del RCp
La evaluación se realizó en relación a la comparación del estado
de salud inicial de la paciente y la efectividad de las acciones resueltas de
los resultados planificados.
|
Tabla 8 Evaluación
de la Puntuación del NOC del RC principal (Escala Likert: 1. Grave. 2.
Sustancial 3. Moderado 4. Leve 5. Ninguno)
|
|
NOC
|
Puntuación
Inicial
|
Puntuación
Diana
|
Puntuación
Alcanzada
|
Tiempo
|
|
(0413) Severidad de la pérdida de sangre
|
4
|
5
|
5
|
48 horas
|
|
Fuente: elaboración
en base a Palomar-Aumatell (2017).
|
|
Tabla 9. Puntuación
de los indicadores del riesgo de complicación principal
|
|
Indicadores
|
Puntuación
inicial
|
Puntuación
diana
|
Puntuación
alcanzada
|
Tiempo
|
|
(041307)
Sangrado vaginal
|
4
|
5
|
5
|
24 horas
|
|
(041313)
Palidez de piel y mucosas
|
3
|
5
|
5
|
24 horas
|
|
(041306) Distensión
abdominal
|
3
|
5
|
5
|
12 horas
|
|
(041316)
Disminución de la hemoglobina (Hgb)
|
3
|
5
|
4
|
24 horas
|
|
(041317)
Disminución del hematocrito (Hto)
|
3
|
5
|
4
|
24 horas
|
|
(041314)
Ansiedad
|
4
|
5
|
4
|
24 horas
|
|
(041309)
Disminución de la presión arterial sistólica
|
4
|
5
|
5
|
6 horas
|
|
(041310)
Disminución de la presión
arterial
diastólica
|
4
|
5
|
5
|
6 horas
|
|
(041312)
Pérdida del calor corporal
|
4
|
5
|
5
|
12 horas
|
|
Fuente: Elaboración
a partir de Palomar-Aumatell (2017)
|
Interpretación
En la tabla 8 se puede corroborar la permanencia de la paciente en
condiciones de estabilidad sin que se manifiesten signos de sangrado interno o
externo. Este riesgo de complicación de hemorragia ha sido supervisado mediante
el NOC (0413). Presentó también severidad de la pérdida de sangre, como se
demuestra en los formatos de monitoreo permanente. Según indicación médica y
actividades de enfermería, se puede demostrar que la paciente alcanzó una
puntuación de cinco, es decir, en condición de estabilidad. A fin de poder
controlar y llevar a cabo una atención de enfermería óptima se aplicó las
actividades establecidas en la Tabla 9, con los siguientes indicadores:
En relación al indicador (041307) sangrado vaginal, según el
registro de monitoreo a horario, no se ha evidenciado signos de alteración de
sangrado vaginal, tanto intra abdominal como extra vaginal. En relación a la
hinchazón abdominal y al control de signos vitales y otras manifestaciones
clínicas, se alcanzó una puntuación máxima de cinco a las 24 horas.
Referente a la (041313) palidez de piel y mucosas, como un
indicador de evaluación que en este caso manifiesta el nivel de hemoglobina a
través de la piel y mucosas, la paciente se ha mantenido constante y ha
iniciado el tratamiento con suplementos de hierro para mejorar la anemia,
asociado a la mejora de una dieta rica en hierro, consiguiendo una puntuación
máxima de cinco a las 24 horas.
En relación a la (041306) distensión abdominal, este indicador
está asociado al riesgo de sangrado intra abdominal. Durante el periodo de
evaluación y monitoreo de la paciente, se ha valorado el nivel de dolor en base
a una escala, alcanzando un puntaje de cinco en 12 horas
Referente a la (041316) disminución de la hemoglobina (Hgb), desde
el momento de ingreso mantuvo una hemoglobina de 10,5mg/dl que no ha variado en
su periodo de hospitalización, como lo demuestra el control de hemoglobina.
Asimismo, se mantuvo en condiciones de estabilidad a la paciente con una
puntuación final de cuatro a las 24 horas.
En relación a la (041317) disminución del hematocrito (Hto), tiene
una relación estrecha con los niveles de hemoglobina, ya que corresponde al 1/3
de su total. En este caso no se ha visto alterada durante el periodo crítico de
su estancia, alcanzó una puntuación máxima de cuatro a las 24 horas.
En relación a la (041314) ansiedad, la paciente inicialmente
manifestaba signos de este trastorno, asociado a su preocupación por las
condiciones actuales de su embarazo. Luego de haber recibido la información del
médico y el respectivo apoyo emocional, fue recobrando la confianza en sí misma
y permitió la ayuda y consejería habitual que se le brinda a la paciente, según
los resultados de exámenes de laboratorio y ecografía. Por ello, alcanzó una
puntuación máxima de cuatro a las 24 horas.
En lo referente a la (041309) disminución de la presión arterial
sistólica, ha mantenido niveles normales de la presión arterial durante su
estadía. su disminución automáticamente orientaría a una disminución del
volumen sanguíneo, en este caso, la paciente ha manifestado una estabilidad en
sus funciones vitales, obtuvo una puntuación máxima de cinco a las 06 horas.
En relación a la (041310) disminución de la presión arterial
diastólica, tiene relación con los cambios inesperados de los valores de la
presión arterial, en este caso por el riesgo de sufrir un episodio de sangrado
en cualquier momento. La paciente alcanzó una puntuación máxima de cinco a las
06 horas, mantenido la presión arterial en valores estables durante su estancia
hospitalaria.
Por último, la (041312) pérdida del calor corporal, está asociada
a la disminución del volumen sanguíneo con alteración de sus funciones vitales.
Según el seguimiento y control continuo, la paciente ha mantenido una
temperatura normal y no se ha evidenciado muestras de sentir frio. A pesar de
ello, logró una puntuación máxima de cinco a las 12 horas, es decir, se
encuentra en condiciones favorables y estables.
Luego de la atención de enfermería brindada a la paciente, en el
cual el riesgo de hemorragia era el principal objetivo en evitar y/o
controlarlo, se realizaron valoraciones constantes de los indicadores de las
actividades, por lo que se consiguió un término de 6 a 48 horas haber
disminuido significativamente el riesgo de sangrado vaginal; por tanto, la
paciente presentó una puntuación inicial de cuatro, y alcanzó la puntuación
máxima de cinco, lo que significa condición de normalidad o estabilidad.
Se concluyó que los estados de hemorragia durante el embarazo son
una de las principales complicaciones obstétricas en el preparto. Según NANDA
I. (2018-2020) se debe valorar la presencia de sangrado vaginal, frecuencia y
cantidad de la hemorragia, asociado a otras manifestaciones en los signos
vitales y la piel. Los sangrados en las gestantes pueden ser catastróficos, no
siendo siempre evidentes como el hemoperitoneo o hematomas. Por tanto, en toda
paciente que se sospecha un shock hipovolémico, se deberá hacer un control
regular de la presión arterial y pulso.
En la práctica profesional de enfermería se ha dado significado a
la realidad donde se ejecutan los cuidados, aplicando el método sistemático
para organizar, ejecutar y evaluar las intervenciones de enfermería requeridas.
Es éste el caso de la “Teoría del cuidado humano” de Jean Watson y el “Modelo
de la adaptación” de Callista Roy, los cuales concuerdan con la aplicación del
plan de cuidados y actividades de enfermería que denotan compromiso y
responsabilidad profesional. Este procedimiento de por sí es científico, ya que
implica planificación, organización, control, monitoreo y evaluación de la
calidad de los cuidados de enfermería en la atención diaria en base a los
lineamientos de salud, la disponibilidad de recursos y el uso de la tecnología
en la gestión del cuidado. De esta forma, la atención realizada a la paciente
permitió escuchar con atención, dialogar y respetar sus derechos durante los
cuidados y la ayuda espiritual.
Por otro lado, se alcanzó sostener hemodinámicamente a la paciente
sin que aparezca ningún tipo de signo que provocase hemorragia. Este riesgo de
complicación se ha monitorizado permanentemente según indicación médica y el
indicador del NOC (0413) severidad de la pérdida de sangre. Así, se logró una
puntuación final de cinco, es decir, se encuentra en estado de normalidad.
Por todo lo anterior, se confirma que los resultados planificados
para la atención de enfermería a la paciente han sido alcanzados con la
aplicación de las actividades en el tiempo establecido, logrando resultados
favorables. Además, ha sido oportuna la intervención en el proceso ineficaz de
la salud, que se ha evidenciado en la valoración máxima de cinco puntos,
alcanzados en el periodo de 48 horas. En conclusión, el plan de cuidados de
enfermería fue exitoso, reflejado en la mejoría y ausencia de complicaciones en
la paciente.
DISCUSIÓN
La paciente del presente estudio ingresó al servicio de
ginecología luego de haber sido atendida en el servicio de emergencia.
Presentaba amenaza de aborto a las 11 semanas de gestación y RC de hemorragia,
considerando su estado clínico como de alto riesgo para su salud. Asimismo,
tras la respectiva revisión bibliográfica, se han obtenido numerosos estudios
que muestran el rol fundamental que tiene la labor de enfermería en los
cuidados integrales y de calidad, a fin de ayudar a pacientes con amenaza de aborto
(Carvajal-Cabrera & Barriga- Cosmelli, 2021).
Esto implica realizar un plan de cuidados correspondiente a la
utilización de la herramienta fundamental de enfermería (PAE), la cual confiere
autonomía en la recopilación de información de la paciente y en la ejecución de
una serie de actividades que refuercen las debilidades o malestares en los
diferentes niveles: físico, emocional, espiritual y social. En este sentido, se
enfatiza la asistencia en aquellos aspectos más relevantes que se puedan
abordar desde enfermería (Franco-Campos, 2019).
Cabe destacar que el plan de cuidados permite protocolizar las
actuaciones de enfermería en relación a las necesidades de la paciente con
amenaza de aborto, para su monitoreo, evaluación y consolidación, como eje de
mejora de las intervenciones en pacientes con diagnóstico similar. Por ello,
toda gestante en su primer trimestre experimenta sentimientos mezclados entre
la ilusión y el miedo al aborto hasta superar las 20 semanas. Las pacientes en
estado de gestación son emocionalmente lábiles y necesitan de un buen
acompañamiento y trato humano que las haga sentir que son valiosas y que tienen
un equipo de profesionales de la salud atentos a su estancia hospitalaria y a
la resolución de su problema de salud.
Se recalca también que, en este proceso de atención, fue
importante la participación de la familia y la pareja mediante su apoyo, la
resolución de dudas y la ampliación de información acerca de la paciente; esto
permitió cubrir todos los componentes de la atención holística que se brindó en
la intervención de enfermería. Al integrar a los miembros cercanos de la
gestante, se convirtieron en participantes indirectos en la mejoría de la
paciente, evitando complicaciones y disminuyendo la estancia hospitalaria
(Macias.et, 2018).
En las intervenciones de enfermería se han aplicado dos teorías en
cuanto al plan de cuidados: la “Teoría de cuidado humanizado” de Jean Watson
(que se centra en las necesidades prioritarias de la paciente, y que hace
referencia al cuidado holístico y humano), y la “Teoría de adaptación” de
Callista Roy, tomando en consideración la valoración de la conducta y de los
estímulos que puedan influir en la adaptación de la mujer en situación de
amenaza de aborto.
La relación existente entre las teorías y la situación de la
paciente, se observa tras el diagnostico de amenaza de aborto que suele
presentarse en las primeras 20 semanas del embarazo (es decir, en el primer
trimestre), con posibilidades de una mejoría con tratamiento efectivo en la
mayoría de los casos. Sin embargo, se exige involucrar los cuidados adecuados y
el autocuidado en mejora de su estilo de vida.
Por otro lado, el proceso de maternidad ineficaz se presenta como
consecuencia de la incapacidad para preparase y/o mantener un embarazo
saludable, y es aquí donde el/la profesional de enfermería juega un papel
importante en el manejo de la prevención de la complicación de la hemorragia,
con el cumplimiento estricto y científico del tratamiento farmacológico y no
farmacológico.
Cabe mencionar que el RC de hemorragia podría presentarse si la
paciente tuviera algún factor de riesgo que propiciara el impedimento de la
gestación. En este sentido, las acciones de enfermería cumplen un rol
imprescindible al estar dirigidas a la prevención y a la intervención oportuna
a fin de evitar que este problema se agudice; además, es útil la aplicación de
los procedimientos y técnicas interventivas en función a restablecer la salud
con actitud intersubjetiva, con apoyo de la tecnología y promoviendo una relación
entre el cuidador y el paciente.
Todo lo anteriormente expresado concuerda con Guerrero-Hernandez
et al. (2017) y Carvajal-Cabrera y Barriga-Cosmelli (2021) consideran a la
amenaza de aborto un estado que podría terminar en un aborto espontáneo antes
de las 20 semanas de embarazo, y en la mayoría de casos el sangrado vaginal se
detiene solo y el embarazo prosigue su curso; no obstante, otras veces la
amenaza progresa hacia un aborto espontáneo: por lo menos el 20-30 % de las
embarazadas tienen hemorragia en el primer trimestre, y en los embarazos
conocidos, el promedio de abortos espontáneos es aproximadamente del 10 %,
presentándose usualmente entre las siete y 12 semanas de gestación
(Reproductivos, 2018). También, la hemorragia es una de las primeras causas de
morbimortalidad materno perinatal, haciendo imprescindible la atención
inmediata, oportuna y eficaz, a fin de evitar complicaciones posteriores que
provocan dolor familiar.
En conclusión, los profesionales de la salud tienen el compromiso
de realizar una amplia y minuciosa valoración de enfermería, para evitar que
algún riesgo de complicación en el proceso agrave las situaciones ya existentes
en la paciente. El estudio presenta que, luego de haber brindado los cuidados a
la paciente, se evidenció una evolución favorable, si lo comparamos con la fase
inicial del plan de cuidados.
Limitaciones
Las limitaciones encontradas a lo largo del desarrollo del estudio
han sido: tiempo limitado para realizar el seguimiento del caso en estudio, ya
que la gravedad de la situación en la que se encontraba la paciente y las
consecuencias que conlleva requieren de mayor tiempo para la mejoría que se ha
obtenido tras las acciones llevadas a cabo. Por ello, se continuará con un plan
de cuidados de enfermería a largo plazo.
Asimismo, el periodo de tiempo fue restringido para la realización
del seguimiento del caso en estudio de amenaza de aborto. El aislamiento social
por pandemia COVID-19 ha limitado el tiempo para la visita de familiares en el
hospital. Además, las condiciones limitadas al acceso de información por parte
de la familia de la paciente jugaron un papel restrictivo, puesto que no se
admitieron visitas por la pandemia, ni se han evidenciado datos adicionales
considerados muy íntimos por ser parte del secreto profesional.
CONCLUSIONES
El rol de enfermería tiene un lugar de importancia durante la
atención en el cuidado de pacientes que son atendidas en el servicio de
ginecoobstetricia; entre los diferentes casos, se encuentra la amenaza de
aborto. Ello implica que el profesional de enfermería debe fortalecer sus
competencias para el manejo oportuno y asertivo de estos casos, evitando
complicaciones y favoreciendo el bienestar y la salud de las pacientes.
De igual manera, se resalta la importancia de conocer a
profundidad el proceso patológico de los problemas de salud que presentan las
pacientes atendidas diariamente en el ambiente hospitalario; pues, un enfermero
diagnosticador eficaz establece los juicios clínicos necesarios para conocer la
fisiopatología y comportamiento de las enfermedades propias del servicio donde
se desempeña, a fin de elaborar un buen diagnóstico.
Por otro lado, una de las primeras causas de morbimortalidad
materna en el Perú lo constituyen las hemorragias puerperales, hecho que
requiere que los profesionales de enfermería del área de ginecoobstetricia
conozcan las medidas preventivas y los signos premonitorios de hemorragia a fin
de controlar y revertir los casos, evitando complicaciones mayores. También, se
considera de vital importancia la educación del cuidado pre natal ocurridos en
los controles prenatales, a fin de favorecer el proceso de gestación y la
concepción del feto, evitando los riesgos en el proceso de la maternidad.
En conclusión, el profesional de enfermería debe conocer y manejar
adecuadamente el proceso de atención de enfermería, la cual es una herramienta
indispensable en la administración del cuidado materno, manteniendo un lenguaje
estandarizado a través de la interrelación NANDA I, NOC, NIC y los problemas de
colaboración de Linda Juall Carpenito. Esto resultará en una atención óptima y
focalizada de los problemas y riesgos que puedan aparecer en eventos
obstétricos, como es el caso de la amenaza de aborto.
REFERENCIAS
BIBLIOGRÁFICAS
1.
Abanto Arana, C. F., & Anhuamán Morillo, L. A. (2019). Conocimientos,
prácticas maternas y frecuencia de infecciones respiratorias agudas en niños
menores de cinco años. [Tesis de Licenciatura] [Universidad Nacional de
Trujillo]. https://dspace.unitru.edu.pe/bitstream/handle/UNITRU/11623/1849.pdf?sequence=3&isAllowed=y
2.
Alayo Cuzcano, C. G., Castañeda Alfaro, I. I., & Tarrillo Valcazar, C. M.
(2018). Conocimientos y practicas de la enfermera sobre la valoración del
paciente con sedación mecánica en la Unidad de Cuidados Intensivos Pediátricos.
[Tesis de Especialidad] [Universidad Peruana Cayetano Heredia]. https://repositorio.upch.edu.pe/bitstream/handle/20.500.12866/4581/Conocimientos_AlayoCuzcano_Cristina.pdf?sequence=1&isAllowed=y
3.
Alayo Huatay, H. K. (2019). Efecto del programa: ‘“cuidando mi salud”’ en el
nivel de información y ansiedad en gestantes programadas para cesárea. [Tesis
de Segunda Especialidad] [Universidad Nacional de Trujillo].
https://dspace.unitru.edu.pe/bitstream/handle/UNITRU/14920/2E
603.pdf?sequence=1&isAllowed=y
4.
Álvarez Maita, R. A. (2020). Percepción del familiar sobre comunicación
asertiva y apoyo emocional que brinda el profesional de Enfermería en la Unidad
de Cuidados Intensivos de un hospital pediátrico de Lima, 2020. [Tesis de
Especialidad] [Universidad Peruana Unión].
https://repositorio.upeu.edu.pe/bitstream/handle/20.500.12840/3511/Rocio_Trabajo_Especi
alidad_2020.pdf?sequence=1&isAllowed=yANAEL. (2015). El aborto: métodos y
consecuencias. Centro Gnóstico ANAEL. https://anael.org/es/aborto
5.
Bergallo, P., Jaramillo Sierra, I. C., & Vaggione, J. M. (2018). El Aborto
en América Latina: Estrategias jurídicas para luchar por su legalización y
enfrentar las resistencias conservadoras. (Siglo XXI (ed.); 1ra ed.). Grupo
Editorial Siglo Veintiuno XXI. https://www.cmi.no/publications/file/6584-movimiento-transnacional-contra-el-derecho-
al.pdf
6.
Bruno Maldonado, Z. E. (2019). Proceso de atención de enfermería a paciente
post operada de cesárea por oligo- hidramnios y cesárea anterior del Servicio
de Gineco-Obstetricia de un hospital de Huaral, 2018. [Tesis de Segunda
Especialidad] [Universidad Peruana Unión]. https://repositorio.upeu.edu.pe/bitstream/handle/20.500.12840/1955/Zulmy_Trabajo_Academico_2019.pdf?sequence=1&isAllowed=y
7. Bunce, E. E.,
& Heine, R. P. (2020). Edema en los miembros
inferiores en la segunda mitad del embarazo - Ginecología y obstetricia -
Manual MSD versión para profesionales. Manual MSD: Versión Para Profesionales. https://www.msdmanuals.com/es-pe/professional/ginecología-y-obstetricia/síntomas-durante-el-embarazo/edema-en-los-miembros-inferiores-en-la-segunda-mitad-del-embarazo
8. Butcher, H.,
Bulecheck, G., Dochterman, J. M., & Wagner, C. (2018). Clasificación
de Intervenciones de Enfermería (NIC) (Elsevier (ed.); 7th ed.). Elsevier.
https://www.elsevier.com/books/clasificacion-de-intervenciones-de-enfermeria-
nic/butcher/978-84-9113-404-6
9. Butcher, H.
K., Bulechek, G. M., Dochterman, J. M., & Wagner, C. (2019). Clasificación
de Intervenciones de Enfermería (NIC) (7th Editio). Elsevier. https://cercabib.ub.edu/iii/encore/record/CRb2693537SGIGA361301P0,7OrightresultUX1?lang=cat
10.
Carbajal Sánchez, R. E., & Nery Segura, M. M. (2018). Salud mental y
calidad de vida en el trabajo del personal de la central de esterilización del
hospital “Julio César Demarini Caro”, Chanchamayo - 2017. [Tesis de Maestría]
[Universidad Norbert Wiener]. http://repositorio.uwiener.edu.pe/bitstream/handle/123456789/2867/TESISCarbajalRosa-NeryMaría.pdf?sequence=1&isAllowed=y
11.
Carvajal Cabrera, J. A., & Barriga Cosmelli, M. I. (2021). Manual de Obstetricia
y Ginecología (Pontificia Universidad Católica de Chile - Escuela de Medicina -
Facultad de Medicina (ed.); 12th ed.). https://medicina.uc.cl/publicacion/manual-obstetricia-y-ginecologia/
12.
Cornejo Sánchez, L. L. (2020). Percepción del paciente sobre Cuidado Humanizado
a la luz de Watson - Servicio de Cirugía H.R.D. “Las Mercedes”, Chiclayo -
2019. [Tesis de Licenciatura] [Universidad Señor de Sipán]. https://repositorio.uss.edu.pe/bitstream/handle/20.500.12802/6536/CornejoSánchezLeslieLucía.pdf?sequence=1&isAllowed=y
13.
Diaz Rivera, V. G. (2017). Percepción del familiar respecto al cuidado
humanizado que brinda la enfermera al paciente en la UCI - UCIN del Hospital
Nacional Arzobispo Loayza, Lima - 2017. [Tesis de Especialidad] [Universidad
Nacional Mayor de San Marcos]. http://cybertesis.unmsm.edu.pe/bitstream/handle/20.500.12672/7102/Diaz_rv.pdf?sequence=1&isAllowed=y
14.
Dulay, A. (2020, October). Preeclampsia y eclampsia. Manual MSD Versión Para
Profesionales. https://www.msdmanuals.com/es-pe/professional/ginecología-y-obstetricia/anomalías-del-embarazo/preeclampsia-y-eclampsia
15.
EAFIT. (2018). El cuidado y el mutuo cuidado. https://www.eafit.edu.co/bienestar-
universitario/acerca-de-la-direccion/Documents/cuidado-mutuo-cuidado.pdf
16.
eCIE10ES. (2022, January). eCIE-Maps - CIE-10-ES Diagnósticos. Edición
Electrónica de La CIE-10-ES Diagnósticos. https://eciemaps.mscbs.gob.es/ecieMaps/browser/index_10_mc.html
17.
Franco Campos, H. L. (2019). Proceso de atención de enfermería aplicado a
paciente post operada de cesárea por expulsivo prolongado y macrosomía fetal
del Servicio de Gineco Obstetricia de un hospital de Huacho, 2018. [Tesis de
Segunda Especialidad] [Universidad Peruana Unión].
https://repositorio.upeu.edu.pe/bitstream/handle/20.500.12840/2087/Haydee_Trabajo_Acad
emico_2019.pdf?sequence=1&isAllowed=y
18. Frederico,
M., Arnaldo, C., Decat, P., Juga, A., Kemigisha, E., Degomme, O., &
Michielsen, K. (2020). Induced abortion: a cross-sectional study on knowledge
of and attitudes toward the new abortion law in Maputo and Quelimane cities,
Mozambique. BMC Women’s Health 2020 20:1, 20(1), 1–13. https://doi.org/10.1186/S12905-020-00988-6
19. Fuertes
Moreno, A. I. (2019). Factores clínicos y
sociodemográficos asociados a preeclampsia en gestantes atendidas en el
servicio de emergencia del periodo enero-julio del Hospital de Apoyo II
Sullana, 2018. [Universidad Privada Antenor Orrego]. http://repositorio.upao.edu.pe/bitstream/upaorep/5319/1/REP_MED.HUMA_ISABEL.FUE
RTES_FACTORES.CLÍNICOS.SOCIODEMOGRÁFICOS.ASOCIADOS.PREECLAMPSIA.GESTANTES.ATENDIDAS.SERVICIO.EMERGENCIA.PERIODO.ENEROJULIO.HOSPITAL.APOYO.II.SULLANA.2018.pdf
20.
Gaspar Huánuco, S. L., & Torres Rojas, A. M. (2018). Factores que influyen
en las mujeres de edad fértil en la decisión para provocarse un aborto del
Servicio Gineco Obstetricia del Hospital Regional Docente Materno Infantil El Carmen,
periodo Junio - Agosto del 2017. [Tesis de Titulción] [Universidad Privada de
Huancayo Franklin Roosevelt]. https://repositorio.uroosevelt.edu.pe/bitstream/handle/ROOSEVELT/103/TesisAborto.pdf?sequence=1&isAllowed=y
21.
González Aguña, A., & Santamaría García, J. M. (2015). El ciclo del
cuidado: el modelo profesional de cuidado desde el enfoque del pensamiento.
Ene, 9(1), 0–0. https://doi.org/10.4321/s1988-348x2015000100003
22.
Guerrero Hernandez, L., Huamán Sialer, C., & Manrique Rosas, C. (2017).
Carga laboral y actitud del profesional de enfermería hacia el familiar del
paciente hospitalizado en la Unidad de Cuidados Intensivos Adultos de una
clínica privada. [Tesis de Especialidad] [Universidad Peruana Cayetano
Heredia]. https://repositorio.upch.edu.pe/bitstream/handle/20.500.12866/718/Carga_GuerreroHernandez_Leidy.pdf?sequence=1&isAllowed=y
23.
Herdman, H., & Shigemi, K. (2019). Diagnósticos enfermeros definición y
clasificación 2018- 2020. In ELSEVIER. Elsevier España.
https://www.elsevier.com/books/diagnosticos-
enfermeros-definiciones-y-clasificacion-2018-2020-edicion-
hispanoamericana/herdman/978-84-9113-450-3
24. Herdman, T.
H., & Kamitsuru, S. (2017). Diagnósticos
Enfermeros: Definiciones y Casificación.
25.
NANDA Internacional.
https://s67d378623b10162d.jimcontent.com/download/version/1479845861/module/898643
8569/name/NANDA2015-201717.pdf
26.
Huanca Morales, M. P. (2020). Pielonefritis aguda y embarazo en Hospital II-1
MINSA - 2018. [Tesis de Segunda Especialidad] [Universidad José Carlos
Mariátegui].
http://repositorio.ujcm.edu.pe/bitstream/handle/20.500.12819/985/Milagros_trab-acad_titulo_2020.pdf?sequence=1&isAllowed=y
27.
INEI. (2019, December 31). ENDES realizadas. Instituto Nacional de Estadística
e Informática PERÚ. https://proyectos.inei.gob.pe/endes/
28. Johnson, M.,
Bulechek, G., Butcher, H., McCloskey Dochterman, J., Maas, M., Moorhead, S.,
& Swanson, E. (2007). Interrelaciones NANDA,
NOC y NIC: Diagnósticos enfermeros, resultados e intervenciones.
http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0880.
Interrelaciones.
29.
Nanda%2C Noc y Nic. Diagnósticos enfermeros%2C resultados e intervenciones.pdf
30.
león, W., Yépez, E., Nieto, M. B., Grijalva, S., Cárdenas, M., Carrión, F.,
& Miranda, O. (2016).
31.
Conocimientos, actitudes y prácticas sobre aborto en una muestra de médicos
gineco- obstetras de Ecuador. Revista Peruana de Ginecología y Obstetricia,
62(2). http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S2304-51322016000200004
32.
Llanos Cerquín, J. (2018). Factores de riesgo sociales que influyen en las
consecuencias psicológicas post aborto Hospital Regional Docente Cajamarca
2016. [Tesis de Titulación] [Universidad nacional de Cajamarca].
https://repositorio.unc.edu.pe/bitstream/handle/UNC/1792/FACTORES DE RIESGO
SOCIALES QUE INFLUYEN EN LAS CONSECUENCIAS PSICOLÓGICAS POST ABORTO HOSPITAL
R.pdf?sequence=1&isAllowed=y
33.
Martínez Montaño, M. del L. (2021). El informe final de la investigación:
Metodología de la investigación para el área de la salud (AccessMedicina (ed.);
2da ed.). McGraw Hill Medical. https://accessmedicina.mhmedical.com/content.aspx?bookid=2448§ionid=193961606
MINSA-CSS. (2015). Guías de Manejo de las
Complicaciones en el Embarazo (Programa
34.
Nacional de Salud Sexual y Reproductiva Programa Materno Infantil). https://data.miraquetemiro.org/sites/default/files/documentos/guias-complicaciones-
embarazo_diciembre_2015.pdf
35.
MINSA. (2018, September 14). Minsa: el embarazo adolescente incrementa el
riesgo de mortalidad materna y del niño por nacer | Gobierno del Perú.
Ministerio de Salud - Perú. https://www.gob.pe/institucion/minsa/noticias/19292-minsa-el-embarazo-adolescente-incrementa-el-riesgo-de-mortalidad-materna-y-del-nino-por-nacer
36. Moorhead,
S., Swanson, E., Jphnson, M., & Maas, M. L. (2019). Clasificación
de resultados de enfermería (NOC) : medición de resultados en
salud. (6th ed.). Elsevier.
37.
NANDA diagnósticos enfermeros: definiciones y clasificación 2018-2020. (2019).
In Biblioteca San Juan de Dios (11th ed.). Elsevier España S.L.U. https://bibliosjd.org/2019/11/04/nanda-2018-2020-nueva-edicion/#.X6MXzGhKjcc
38.
NANDA Internacional. (2018). La Cuidadología es la ciencia del cuidado. NANDA
2018-2020 - El Diagnóstico Enfermero. http://www.eldiagnosticoenfermero.es/2017/08/nanda-2018-
2020.html
39.
Neglia Cermeño, M. E. (2017). Cuidados de enfermería en el post operatorio
inmediato a pacientes cesareadas del Hospital II EsSalud Huaraz - Ancash, 2014
- 2017. [Tesis de Segunda Especialidad] [Universidad Nacional del Callao]. http://repositorio.unac.edu.pe/bitstream/handle/20.500.12952/4916/negliacermeñoenfermeria2017.pdf?sequence=1&isAllowed=y
40.
Neyra Díaz, A. del P., & Palominpo
Bonifacio, E. N. (2019). Factores de riesgo para la depresión postaprto en
madres adolescentes atendidas en el Hospital María Auxiliadora, 2017. [Tesis de
Licenciatura]. http://repositorio.uwiener.edu.pe/xmlui/bitstream/handle/123456789/3153/TESIS/PalominoEvelyn-NeyraAdela.pdf?sequence=1&isAllowed=y
41.
Ochoa Marieta, C., Reus, R., & Rogel Cayetano, S. (2018). Amenaza de
aborto: causas, síntomas y tratamiento. Reproducción Asistida ORG. https://www.reproduccionasistida.org/amenaza-
de-aborto/
42.
Ocón Cabria, A. M. (2017). El aborto: aspectos filosóficos, éticos y jurídicos.
[Tesis Doctoral] [Universidad Complutense de Madrid].
https://eprints.ucm.es/id/eprint/43243/1/T38908.pdf OMS. (2019, October 25). Un
nuevo estudio de la OMS relaciona las altas tasas de embarazos no planificados
con las deficiencias de los servicios de planificación familiar. Organización
Mundial de La Salud. https://www.who.int/es/news/item/25-10-2019-high-rates-of-unintended-pregnancies-linked-to-gaps-in-family-planning-services-new-who-study
43.
OMS. (2020, April). La OMS y sus asociados hacen un llamamiento urgente para
que se invierta en el personal de enfermería. Organización Mundial de La Salud.
https://www.who.int/es/news/item/07-04-2020-who-and-partners-call-for-urgent-investment-in-nurses
44.
Personal de Mayo Clinic. (2020). Aborto espontáneo - Síntomas y causas. Mayo
Clinic. https://www.mayoclinic.org/es-es/diseases-conditions/pregnancy-loss-
miscarriage/symptoms-causes/syc-20354298
45. Pesut, D. J.,
& Herman, J. (2019). Razonamiento clínico:
el arte y la ciencia del pensamiento crítico y creativo.
46.
Pezantes Lazo, E. J. (2018). Proceso de atención de enfermería aplicado a
paciente poscesareada por preeclampsia severa de la Unidad de Recuperación
Posanestésica de un hospital de Lima, 2018. [Tesis de Especialidad]
[Universidad Peruana Unión]. https://repositorio.upeu.edu.pe/bitstream/handle/20.500.12840/1421/Elizabeth_Trabajo_Académico_2018.pdf?sequence=5&isAllowed=y
47.
Ramos, S., & Fernández Vázquez, S. S. (2020). ¿Porqué abortan las mujeres?:
Contexto y biografía en las experiencias de aborto. REDAAS - Red de Acceso Al
Aborto Seguro, 12. www.cedes.org
48.
Ríos Canales, C. I., Vera Véliz, R. C., & Mantilla Cruzado, V. (2018).
Aborto en adolescentes atendido en el Hospital I. Florencia de Mora. EsSalud.
Enero 2016 – Diciembre 2017.
49.
Revista Médica de Trujillo, 13(3). https://revistas.unitru.edu.pe/index.php/RMT/article/view/2097
50.
Rivero Navia, M. J., & Pintado Abad, S. V. (2017). Frecuencia y factores de
riesgo de aborto en mujeres de 20 a 40 años en el Hospital Mariana de Jesús
durante el periodo de enero y febrero del 2017. [Tesis de Titulación]
[Universidad Católica de Santiago de Guayaquil]. http://repositorio.ucsg.edu.ec/handle/3317/8043
51.
UNFRA-Perú. (17 de Mayo de 2021). Conmemoramos la Semana de la Maternidad
Saludable, Segura y Voluntaria. LIma, Lima, Perú.
52.
Vásquez De La Torre, A. K. (2018). Actitudes hacia el aborto en adolescentes de
dos instituciones educativas. [Tesis de Licenciatura] [Universidad Señor De
Sipán]. https://repositorio.uss.edu.pe/bitstream/handle/20.500.12802/7038/VásquezDeLaTorreAshleyKatheryne.pdf?sequence=1&isAllowed=y
FINANCIACIÓN
No
existe financiación para el presente trabajo.
CONFLICTO
DE INTERES
Los
autores declaran que no existe conflicto de interés.
CONTRIBUCIÓN
DE AUTORÍA
Conceptualización:
Marcela F. Monzón-Murillo, Sofía D. Vivanco-Hilario, Wilter C. Morales-García.
Investigación:
Marcela F. Monzón-Murillo, Sofía D. Vivanco-Hilario, Wilter C. Morales-García.
Metodología:
Marcela F. Monzón-Murillo, Sofía D. Vivanco-Hilario, Wilter C. Morales-García.
Administración
del proyecto: Marcela F. Monzón-Murillo, Sofía
D. Vivanco-Hilario, Wilter C. Morales-García.
Redacción-borrador
original: Marcela F. Monzón-Murillo, Sofía
D. Vivanco-Hilario, Wilter C. Morales-García.
Redacción-revisión
y edición: Marcela F. Monzón-Murillo, Sofía
D. Vivanco-Hilario, Wilter C. Morales-García.
ANEXOS
Apéndice A. Plan de
cuidados
DATOS DE FILIACION
Nombre del usuario: _
Dirección:
DATOS DE
HOSPITALIZACION
HCL: Cuenta: Seguro:
Procedencia: Consultorio externo ( ) Emergencia ( ) SOP ( ) Referida
Edad:
Religión: de: _
Grado de instrucción: Ocupación:
_ Fuente de Información: Paciente ( ) Familiar/amigo
( ) Otro:
Forma de llegada:
Caminando ( ) Camilla( ) Silla de ruedas ( ) Motivo de ingreso: Dx.
Médico: _ Fecha de
valoración:
VALORACIÓN SEGÚN
PATRONES FUNCIONALES DE SALUD
PATRÓN FUNCIONAL
PERCEPCION/CONTROL DE LA SALUD
Antecedentes de
enfermedad y quirúrgicas:
HTA ( ) DM ( ) Abortos
( ) Gastritis/úlcera ( ) TBC (
) Asma ( ) VIH
( ) VDRL ( ) Otros Cirugías: No ( ) Si ( ) Alergias
y otras reacciones:
Fármacos: Alimentos:
Signos-síntomas: Otros Factores
de riesgo:
Consumo: Tabaco No ( )
Si( ) Alcohol No( ) Si( ) Drogas No( ) Si ( )
Medicamentos (con o sin
indicación médica)
¿Qué toma actualmente? Dosis/Frec. Última
dosis
 Estado
de higiene: Buena ( ) Regular ( ) Mala ( )
Estado
de higiene: Buena ( ) Regular ( ) Mala ( )
¿Qué sabe usted sobre su enfermedad
actual?
¿Dónde acude cuando se enferma?:
¿Qué necesita usted saber sobre su
enfermedad?
PATRÓN FUNCIONAL DE
SEXUALIDAD/REPRODUCCIÓN
Formula Obstétrica: G P EG: N°
CPN: FUR: FPP:
Mamas: sensibles
( ) No sensible( ) blanda( ) duras( ) secretantes(
) no secretantes ( )
masa dura ( ) absceso ( ) curación ( ) vendaje( ) Pezones: Formados ( )
planos ( ) invertidos ( ) agrietados ( ) Útero:
Grávido ( ) No grávido ( ) contraído ( ) no
contraído( ) Altura Uterina:
Dinámica uterina:
Frec: Tono: Intensidad:
Genitales: normal ( ) edema ( ) hematoma ( ) otros: Secreción
vaginal: blanco ( ) amarillo( ) verde( ) maloliente ( ) Volumen sangrado
vaginal:
M: T: N:
Tapón vaginal: Si ( )
No ( ) N° de gasas: Perdida líquido amniótico: cant:
color: olor:
Loquios: : cant: color: olor:
Movimientos Fetales: Si ( ) No ( ) LCF:
Observación:
PATRÓN FUNCIONAL
NUTRICIONAL – METABÓLICO
Peso: Talla: IMC: T: °C
Herida: Ubicación
y descripción:
Glucosa:
Hb:
Protegida con apósito: limpios
( ) secos( ) manchados( ) húmedos( )Sin signos de flogosis ( ) con signos de
flogosis( ) con bordes equimótico ( ) equimótico ( )
Con dren: tubular
( ) laminar( )Infectada: No( ) Si( )
PATRÓN FUNCIONAL DE
RELACIONES -
ROL
Ocupación:
Estado civil: Soltera ( ) Casada( ) Conviviente(
) Divorciada( )
¿Con quién vive? Sola
( ) Con su familia( ) Otros
Fuentes de apoyo: Familia
( ) Amigos( ) Otros
 Conflicto/violencia
familiar: Si ( ) No ( )
Conflicto/violencia
familiar: Si ( ) No ( )

Intento/suicidio Si ( )
No ( ) cuando:
AGA:
Piel y mucosa: sonrosado
( ) Pálida( ) Cianótica ( ) Ictérica ( ) Tibia ( )
caliente ( ) fría ( ) Hidratada ( ) deshidratada ( ) seca( ) turgente( )
edematosa ( ) hemorragia ( ) calambre ( ) diaforesis ( ) sobre hidratación ( )
sed ( ) sudoración ( )
Integridad: Intacta ( ) Lesiones ( ) Observación:
Nutrición: Ingesta
líquidos: 24 hr / alimentos: 24 hr
Vía de administración: oral ( ) enteral( ) SNG( )
ostomía( ) parenteral( ) periférico ( )
Apetito: Norma l( )
Disminuido( ) Aumentado( ) Tipo de dieta:

Cavidad bucal: Dentadura:
Completa ( ) Incompleta ( ) Prótesis(
) Dificultad para
deglutir: Si ( ) No( ) nauseas( ) Pirosis( ) Vómitos( )
Estado de higiene
bucal: Mala ( ) Regular ( ) Buena( ) Cambio de peso durante los últimos días:
Si ( ) No( )
PATRÓN FUNCIONAL DE ACTIVIDAD –
EJERCICIO
edad: ( ) Bajo peso:( ) Especificar:
ACTIVIDAD RESPIRATORIA FR:
Respiración:
superficial l( )
profunda( ) Disnea: En reposo( )
Al ejercicio( ) Se
cansa con facilidad: No ( ) Si( ) Tos: seca(
) productiva( )
expectoración:
Reflejo de la tos:
Presente ( ) Ausente( ) Disminuido ( )
Secreciones: No( ) Si (
) características:
Blando( ) depresible(
)distendido( ) timpánico( ) globuloso( ) doloroso()
PATRÓN FUNCIONAL AUTOPERCEPCIÓN-
AUTOCONCEPTO
TOLERANCIA A LA SITUACIÓN Y AL ESTRÉS
Estado emocional
Tranquila ( ) ansiosa( ) Negativa( ) Temerosa ( ) Irritable ( )
diferente( ) Depresiva ( )
Preocupaciones
principales/comentarios:
O2: No ( ) Si ( ) Modo:
l/min
PATRÓN FUNCIONAL DE
ELIMINACIÓN
Hábitos intestinales Nº
de deposiciones/día:
Normal (ACTIVIDAD
CIRCULATORIA) Estreñimiento( ) Diarrea ( ) Incontinencia(
)
Pulso periférico:
P/A: sin
alteración:
Hábitos vesicales Frecuencia: /
día Polaquiuria ( ) Disuria( ) Nicturia( )Proteinuria: Albumina
en orina:
Hipotensión () hipertensión
() taquicardia ( ) bradicardia( )
extremidades frías( )
entumecimiento( ) sensibilidad de miembros(
) arritmias( ) dolor
precordial( ) marcapaso( )
Edema: No Si Localización:
Otros:
PATRÓN FUNCIONAL DE
DESCANSO – SUEÑO +(
) ++ ( ) +++( )
+(
) ++ ( ) +++( )
Presencia de líneas
invasivas: Catéter periférico:

EJERCICIO: CAPACIDAD DE
AUTOCUIDADO
1= Independiente 3=
Totalmente dependiente 2= Parcialmente dependiente
Comentarios
adicionales:
Horas de sueño:
Problemas para dormir:
Si ( ) No( )
Especificar:
¿Usa algún medicamento para dormir?
Si ( ) No( )
Especificar:
PATRÓN FUNCIONAL DE
VALORES – CREENCIAS
Religión:
Aparatos de ayuda:
ninguno ( ) silla de ruedas() Otros:
Restricciones
religiosas:
Solicita visita de
capellán: Si ( ) No( )
Movilidad de miembros:
Conservada ( ) Flacidez( ) Contracturas() Parálisis ( )
Fuerza muscular:
Conservada ( ) Disminuida( ) Comentarios adicionales:
PATRÓN FUNCIONAL
PERCEPTIVO – COGNITIVO
Orientado: Tiempo
( ) Espacio( ) Persona ( ) Desorientada ( ) confusa( ) somnolienta ( ) agitada
( ) convulsiona( )
estupor( ) coma( )
letárgico( ) Comunicativa ( ) poco comunicativa ( )
PUNTUACION ESCALA DE
GLASGOW:
Oído: sin
alteración ( ) hipoacusia() acusia ( ) prótesis( ) Visión: sin
alteración ( ) deficiente( ) ceguera( ) prótesis( ) Alucinaciones: auditivas
( ) visuales( ) olfatorias( ) táctiles( ) Alteraciones del pensamiento:
demencia ( ) Habla/lenguaje:
Dolor: No
( ) Si ( ) Localización: Cefalea ( ) Dinámica Uterina( )
Escala del Dolor: 1 2
3 4 5 6 7 8 9 10 Otros:
Comentarios
adicionales:

 Nombre
del enfermero:
Nombre
del enfermero:
Firma: CEP:
Fecha: TRATAMIENTO MÉDICO ACTUAL:
EXAMENES AUXILIARES:
PRUEBAS DE BIENESTAR
FETAL:
NST: TST:
ECO Perfil biofco:
Apéndice B: Consentimiento
informado
Universidad Peruana
Unión Escuela de Posgrado
UPG de Ciencias de la
Salud Propósito y procedimientos
Se me ha comunicado que
el título del trabajo académico es “Rol de enfermería en el cuidado a paciente
con amenaza de aborto del servicio de ginecoobstetricia de un hospital de Lima,
2021”. El objetivo de este estudio es aplicar el Proceso de Atención de
Enfermería a la paciente de iniciales M.R.V. Este trabajo académico está siendo
realizado por la Lic. Marcela Flor Monzón Murillo y Lic. Sofía Dora Vivanco
Hilario, bajo la asesoría de la Dra. María Teresa Cabanillas Chávez. La
información otorgada a través de la guía de valoración, entrevista y examen
físico será de carácter confidencial y se utilizarán sólo para fines del
estudio.
Riesgos del estudio
Se me ha informado que
no existe ningún riesgo físico, químico, biológico y psicológico asociado con
esta investigación. Pero, como se obtendrá alguna información personal, cabe la
posibilidad de que mi identidad pueda ser descubierta por la información
otorgada. Sin embargo, se tomarán precauciones como la identificación por
números para minimizar dicha posibilidad.
Beneficios del estudio
No hay compensación
monetaria por la participación en este estudio.
Participación voluntaria
Se me ha comunicado que
mi participación en el estudio es completamente voluntaria y que tengo el
derecho de retirar mi consentimiento en cualquier punto antes que el informe
esté finalizado, sin ningún tipo de penalización. Lo mismo se aplica por mi
negativa inicial a la participación en este proyecto.
Habiendo leído
detenidamente el consentimiento y escuchado las explicaciones orales del
investigador, firmo voluntariamente el presente documento.
Nombre y apellido:
M.R.V. DNI: 00000000
Fecha: 28 de enero, del
2022
Firma
Figura C 1.
Escala Visual Analógica (EVA) para la medición del dolor
|
Movilización
en cama
|
|
Deambula
|
|
Ir al
baño/bañarse
|
|
Tomar
alimentos
|
|
Vestirse
|
Apéndice C. Escalas de
valoración utilizadas
Figura C 2. Escala
de coma de Glasgow
Figura C 3. Escala
de valoración del IMC Glasgow

Figura C 4. Valores
referenciales de la hemoglobina

Figura C 5. Escala
de valoración de anemia
Figura C 6.
Parámetros hemodinámicos de shock hipovolémico
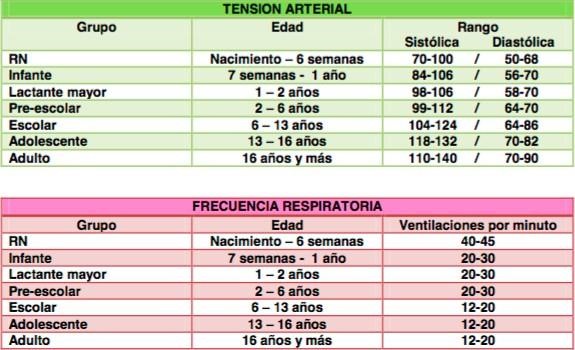
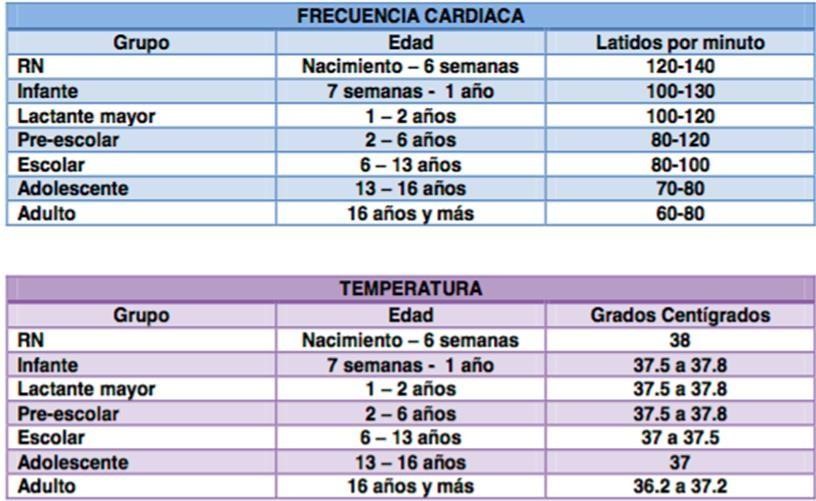
Figura C 7.
Tabla de valores normales de las funciones vitales
Apéndice D. Plan de
cuidados según el modelo AREA
Modelo AREA
(Modificado)
MARCO
Reflexión Profesional: Luego
de haber realizado una adecuada atención de enfermería durante la estadía de la
paciente en hospitalización de ginecoobstetricia se ha contribuido a que la
paciente controle el episodio de amenaza de aborto, manifestado en la
comparación de los valores iniciales de los indicadores con la valoración de
los mismos en periodos de tiempo de 6 horas hasta 24 horas, confirmado por la
evolución favorable sin riesgo de perder su embarazo por el momento
Persona VALORACION:
Paciente de 22 años,
ingresa por emergencia en silla de ruedas, acompañada de familiar, fue evaluada
por el Médico y Dx. de amenaza de aborto , con gestación de 11 semanas por
ecografía, amenorrea más de dos años (por uso de método anticonceptivo hormonal
inyectable cada 3 meses), primer embarazo (parto eutócico y término), Ecografía
abdominal. Niega aborto anterior y niega alergias.
Hemoglobina de 10.5
mg/dl, Subunidad (beta- hCG) de 13800.Vacuna antitetánica tres dosis en su
primer embarazo.
(00221)
Proceso de maternidad
ineficaz
r/c
con cuidados prenatal
insuficiente, nutrición materna inadecuada m/p
manejo prenatal
inadecuado, manejo ineficaz de los síntomas molestos durante el embarazo y
estilo de vida prenatal inadecuado.
Persona Dx. ENFERMERÍA
PLAN DE CUIDADOS
po
NOCp
Indicador (1607)
Conducta sanitaria prenatal
Indicador (160703)
Mantiene las visitas de asistencia pre natal
Indicador (160710)
Mantiene una ingesta de nutrientes adecuada para la gestación.
Indicador (160723) Utiliza
suplementos de hierro
Indicador (160714) Evita
la exposición a enfermedades infecciosas.
Indicador (160721) Utiliza
medicamentos según pescripción
Estado/Conducta/
Percepción
Debilidad Inamobilidad
Insomnio
Inicio de control
prenatal
Paciente con
hemoglobina de 10.5 mg/dl
Paciente con
hemoglobina de 10.5 mg/dl
Secrecion vaginal de
color marron oscuro.
Medicación con
prescripción médica
Estándar de normalidad
Consejería: cuidados
maternos y del feto durante su embarazo. Así como signos de alarma
Recomendaciones: inicio
de control prenatal, luego de su alta
Recomendaciones de
consumo de una dieta rica en hierro
Incremento progresico
de la hemoglobina con tratamiento.
Ausencia de secreción
vaginal
Cumplimiento del
tratamiento completo
Indicador (1607)
Conducta sanitaria
Indicador (160703)
Mantiene las visitas de
asistencia pre natal
Indicador (160710)
Mantiene una ingesta de
nutrientes adecuada para la gestación.
Indicador (160723)
Utiliza
suplementos de hierro
Indicador (160714)
Evita la exposición a enfermedades infecciosas.
Indicador (160721)
Utiliza medicamentos según pescripción
Con la atención de
enfermería administrada a la paciente sea
Con la atención de
enfermería 24 horas administrada a la paciente sea logrado una puntación Diana
de 5 (+4)
Con la atención de
enfermería 24 horas administrada a la paciente sea logrado una puntación Diana
de 5 (+3)
Con la atención de
enfermería 24 horas administrada a la paciente sea logrado una puntación Diana
de 5 (+4)
Con la atención de
enfermería 26 horas administrada a la paciente sea logrado una puntación Diana
de 4 (+2)
Con la atención de
enfermería 24 horas administrada a la paciente sea logrado una puntación Diana
de 5 (+4)
Escala Likert: 1-Nunca
demostrado. 2-Raramente demostrado. 3-A veces demostrado. 4-Frecuentemente
demostrado 5-Siempre demostrado.
NICs para NOCs (DxEp) (6680)
Monitorización de los signos vitales.
(Butcher et al., 2019, p. 341) Actividades:
(668001) Monitorizar la
presión arterial, pulso, temperatura yestado respiratorio.
(668002) Observar las
tendencias yfluctuaciones de la presión arterial.
(668003) Monitorizar la
frecuencia y el ritmo respiratorios (profundidad y simetría).
(668004) Monitorizar la
pulsioximetría.
(668005) Monitorizar
periódicamente el color, la temperatura y la humedad de la piel
(4150) Regulación
hemodinámica (Butcher et al., 2019,
p. 393)
Actividades:
(415001) Realizar una
evaluación exhaustiva del estado hemodinámico (comprobar la presión arterial,
frecuencia cardiaca, pulsos, presión venosa).
(415002) Reconocer la
presencia de signos y síntomas precoces de alerta indicativos de un compromiso
del sistema
hemodinámico.
(415003) Determinar el
estado de perfusión (indicar si el paciente esta fría, tibia o caliente).
(415004) Vigilar la entrada y salida, la diuresis y el peso del paciente
(1450) Manejo de las
náuseas. (Butcher et al., 2019, p. 296)
Actividades:
(145001) Monitorizar el
efecto del tratamiento de las náuseas.
(145002) Animar a la
paciente a controlar su propia experiencia con las náuseas.
(145003) Fomentar el
descanso y sueño adecuado para facilitar el alivio de las náuseas.
(145004) Animar a que
ingiera pequeñas cantidades de comida que sea atractiva para la persona con
nauseas. (145005) Pesar a la paciente con regularidad.
Escala Likert: 1-Nunca
demostrado. 2-Raramente demostrado. 3-A veces demostrado. 4-Frecuentemente
demostrado 5-Siempre demostrado.
NICs para NOCs (RCp)
(4410) Prevención de la
hemorragia.
Actividades:
(441001) Vigilar de
cerca a la paciente para detectar signos ysíntomas de hemorragia interna o
externa (ejemplo:
hinchazón abdominal).
(441002) Anotar los
niveles de hemoglobina yhematocrito, antes y después de la pérdida de sangre,
según se indica.
(441003) Mantener el
acceso intravenoso.
(441004) Mantener
reposo en cama durante la hemorragia activa. (441005) Instruir a la paciente
y/o familia sobre los signos de hemorragia. (5310) Dar esperanza.
Actividades:
(145001) Ayudar a la
paciente y familia a identificar las áreas de esperanza en la vida.
(145002) Fomentar las
relaciones terapéuticas con los seres queridos.
(145003) Ayudar a la
paciente a diseñar y revisar las metas relacionadas con el objeto de esperanza.
(145004) Crear un ambiente que facilite a la paciente la práctica de su
religión, cuando sea posible. (145005) Evitar disfrazar la verdad.
(5270) Apoyo emocional.
Actividades:
(527001) Explora con la
paciente que ha desencadenado las emociones. (527002) Apoyar el uso de
mecanismos de defensa adecuados.
.(527003) Favorecer la
conversación o llanto como medio de disminuir la respuesta emocional.
(527004) Permanecer con
la paciente y proporcionar sentimientos de seguridad durante los periodos de
más ansiedad.
(527005) Remitir a los
servicios de asesoramiento s se precisa.
Nota. Fuente: Elaboración
a partir de Palomar-Aumatell (2017).
Apéndice E. Plan de
cuidados según el modelo BIFOCAL
Modelo
BIFOCAL
(Modificado)
Persona
VALORACION:
Persona Paciente de 22
años,
Persona
RC p
RC
HEMORRAGIA
MARCO
Reflexión
Profesional:NOC DxEp .- La gestación en sus
primeras 20 semanas, corre el riesgo a sufrir amenaza de aborto (espontáneos o
inducido), ocasiona signos similares a otras patologías que requiere de
descarte, de ahí la importancia del co ntrol pre natal para preparar un
embarazo viable. Toda amenaza de aborto va acompañada de sufrimiento físico y
espiritual, así como de otros signos que sugieren pérdida del embarazo como es
el dolor y sangrado vaginal ingresa por emergencia en silla de ruedas,
acompañada de familiar, fue evaluada por el Médico y Dx. de amenaza de aborto,
con gestación de 11 semanas por ecografía, amenorrea más de dos años (por uso
de método anticonceptivo hormonal inyectable cada 3 meses).
Planificación NOCp
(DxEp) (1607) Conducta sanitaria prenatal
Indicador (160703)
Mantiene las visitas de asistencia pre natal
Indicador (160710)
Mantiene una ingesta de nutrientes adecuada para la gestación.
Indicador (160723)
Utiliza suplementos de hierro
Indicador (160714)
Evita la exposición a enfermedades infecciosas.
Indicador (160721)
Utiliza medicamentos según pescripción
Con la atención de
enfermería administrada a la paciente sea logrado una puntación Diana de 5 (+4)
Con la atención de
enfermería administrada a la paciente sea logrado una puntación Diana de 5 (+3)
Con la atención de
enfermería administrada a la paciente sea logrado una puntación Diana de 5 (+4)
Con la atención de
enfermería administrada a la paciente sea logrado una puntación Diana de 4 (+3)
Con la atención de
enfermería administrada a la paciente sea logrado una puntación Diana de 5 (+4)
(RCp) (0413) PI
re
(041307)
Sangrado vaginal
(041313) Palidez
de piel y mucosas
(041306) Distensión
abdominal
(041316) Disminucion
del Hb.
(041317) Disminución
del hto
(041314) Ansiedad
(041309) Disminución
PA sistólica
(041309) Disminución
PA diastólica
(041309) Pérdida
de calor corporal
Con la atención de
enfermería brindada se logró una puntuación Diana de 5, (+1)
Con la atención de
enfermería brindada se logró una puntuación Diana de 5, (+2)
Con la atención de
enfermería brindada se logró una puntuación Diana de 5, (+2)
Con la atención de
enfermería brindada se logró una puntuación Diana de 5, (+2)
Con la atención de
enfermería brindada se logró una puntuación Diana de 5, (+2)
logró una puntuación
Diana de 5, (+1)
Con la atención de
enfermería brindada se logró una puntuación Diana de 5, (+1)
embarazo (parto
eutócico a término), Ecografía abdominal. Niega aborto anterior y niega
alergias.
Hemoglobina
de 10,5 mg/dl,
Subunidad (beta-hCG) de 13800.Vacuna antitetánica tres dosis en su primer
embarazo.
Escala Likert: 1-Nunca
demostrado. 2-Raramente demostrado. 3-A veces demostrado.
4-Frecuentemente
demostrado 5-Siempre demostrado.
NICs para NOCs (DxEp)
(6680) Monitorización
de los signos vitales. (Butcher et al.,
2019, p. 341) Actividades:
(668001) Monitorizar la
presión arterial, pulso, temperatura y estado respiratorio.
(668002) Observar las
tendencias y fluctuaciones de la presión arterial.
(668003) Monitorizar la
frecuencia y el ritmo respiratorios (profundidad y simetría).
(668004) Monitorizar la
pulsioximetría.
(668005) Monitorizar
periódicamente el color, la temperatura y la humedad de la piel
(4150) Regulación
hemodinámica (Butcher et al., 2019,
p. 393)
Actividades:
(415001) Realizar una
evaluación exhaustiva del estado hemodinámico (comprobar la presión arterial,
frecuencia cardiaca,
pulsos, presión venosa).
(415002) Reconocer la
presencia de signos y síntomas precoces de alerta indicativos de un compromiso
del sistema
hemodinámico.
(415003) Determinar el
estado de perfusión (indicar si el paciente esta fría, tibia o caliente).
(415004) Vigilar la entrada y salida, la diuresis y el peso del paciente
(1450) Manejo de las
náuseas. (Butcher et al., 2019, p. 296)
Actividades:
(145001) Monitorizar el
efecto del tratamiento de las náuseas.
(145002) Animar a la
paciente a controlar su propia experiencia con las náuseas. (145003) Fomentar
el descanso y sueño adecuado para facilitar el alivio de las náuseas.
(145004) Animar a que
ingiera pequeñas cantidades de comida que sea atractiva para la persona con
nauseas.
(145005) Pesar a la
paciente con regularidad.
Escala Likert 1-Grave.
2-Sustancial. 3-Moderado. 4-Leve. 5-Ninguno.
NICs para NOCs (RCp)
(4410) Prevención de la
hemorragia.
Actividades:
(441001) Vigilar de
cerca al paciente para detectar signos y síntomas de hemorragia interna o
externa
(ejemplo: hinchazón
abdominal).
(441002) Anotar los
niveles de hemoglobina y hematocrito, antes y después de la pérdida de sangre,
según se indica.
(441003) Mantener el
acceso intravenoso.
(441004) Mantener
reposo en cama durante la hemorragia activa. (441005) Instruir al paciente y/o
familia sobre los signos de hemorragia.
(5310) Dar
esperanza.
Actividades:
(145001) Ayudar a la
paciente y familia a identificar las áreas de esperanza en la vida.
(145002) Fomentar las
relaciones terapéuticas con sus seres queridos.
(145003) Ayudar a la
paciente a diseñar y revisar las metas relacionadas con el objeto de esperanza.
(145004) Crear un ambiente que facilite a la paciente la práctica de su
religión, cuando sea posible. (145005) Evitar disfrazar la verdad.
(5270) Apoyo emocional.
Actividades:
(527001) Explora con la
paciente que ha desencadenado las emociones.
(527002) Apoyar el uso
de mecanismos de defensa adecuados.
(527003) Favorecer a
conversación o llanto como medio de disminuir la respuesta emocional. (527004)
Permanecer con la paciente y proporcionar sentimientos de seguridad durante los
periodos de más ansiedad.
(527005) Remitir a los
servicios de asesoramientos se precisa.
![]() *
*![]()











